Признаки искривления грудной клетки у ребенка
Аномалия развивается постепенно и четко проявляется в пубертатном периоде. У новорожденных ямочки и бугорки на груди едва заметны. У подростков ребра сильно выступают вперед или западают, появляются нарушения в работе всех внутренних органов.
Кроме обширных форм искривления выделяют ряд редких патологий грудины, к которым относятся:
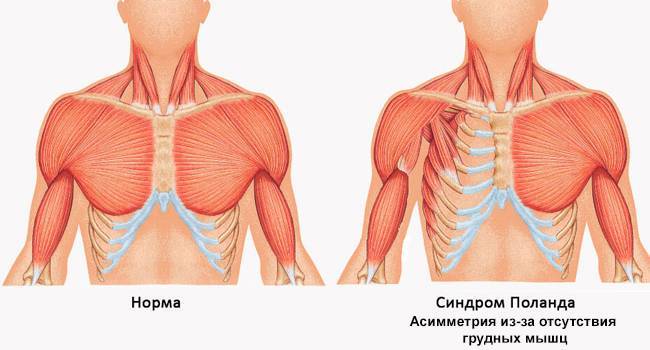
- Синдром Поланда. Характеризуется набором пороков: у ребенка нет части грудных мышц и молочных желез, ребра выгнуты, слой подкожного жира очень тонкий, фаланги пальцев недоразвиты или срощены.
- Врожденная расщелина (стерноскизис). При таком дефекте грудина по центру разделена надвое. Патология диагностируется сразу после рождения. В тяжелых случаях болезнь сопровождается нарушением дыхания и задержкой физического развития.
- Синдром Куррарино-Сильвермана – вогнутая грудь. У маленьких детей болезнь не представляет угрозы для внутренних органов. У школьников наблюдаются тахикардия, боли в груди, одышка при нагрузке, повышенная утомляемость, затрудненный вдох.
Воронкообразная деформация
Эта форма развивается постепенно. Симптомы в зависимости от возраста:
- У грудничков грудь западает при дыхании, крике.
- Воронка заметна при внешнем осмотре у детей до трех лет. Такие малыши склонны к частым ангинам, бронхитам, устают от подвижных игр.
- У школьников ребра приподняты с краю, плечевые дуги опущены вниз, живот сильно выпирает вперед. Дети недобирают в весе, имеют бледную кожу и грудной кифоз (горбатость). Они жалуются на одышку, повышенную потливость, тахикардию.
Килевидная форма патологии
Такая деформация ребер у ребенка в 90% случаев не вызывает никаких вторичных симптомов и доставляет лишь моральный дискомфорт. Только 2% детей имеют тяжелые искривления и жалуются на давящую боль в области сердца, одышку, учащенное сердцебиение, головокружение.
Лечение и операция при килевидной деформации грудной клетки
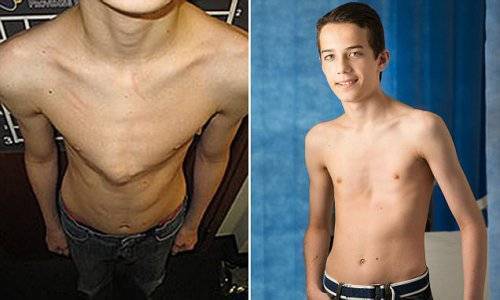 Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Некоторые торакальные хирурги предлагают пациентам так называемую безоперационную коррекцию с использованием специальной компрессионной системы Ферре, которую носят пациенты.
Но такая методика не является абсолютной панацеей при описываемом заболевании по следующим причинам:
- ее целесообразно применять только в раннем возрасте – в это время кости и хрящи сохраняют определенную гибкость, поэтому ношение специального аппарата может корректировать их форму;
- корректирующий аппарат необходимо носить несколько лет, и дети тяжело переносят процедуру. До конца термина ношения терпит только половина пациентов, другая половина отказывается от лечения раньше;
- из-за длительного сдавливания кожные покровы в области грудины могут истончаться и становиться чересчур пигментированными.
Обратите внимание
Так как, в отличие от воронкообразной, грудная клетка к существенным нарушениям со стороны ее органов не приводит, торакальные хирурги на оперативном вмешательстве не настаивают – при его проведении возникают дополнительные риски.
Оперативное лечение может быть проведено по настоянию пациента – для коррекции косметического дефекта. Даже в этом случае врачи рекомендуют оценить потребности в коррекции и прибегать к операции только в крайних случаях, если психологическое состояние пациента из-за уродующей деформации оставляет желать лучшего.
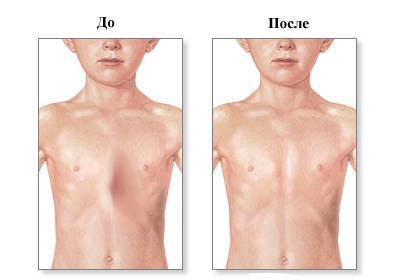
Используются две основных разновидности хирургического лечения килевидной грудной клетки:
- по методу Абрамсона;
- по методу Марка Равича с открытым доступом.
Метод Амбрансона считается малоинвазивным и менее травматичным, поэтому наиболее популярен. Во время операции к ребрам подшивают пластины, которые удаляют через несколько лет – после максимально полной коррекции формы грудной клетки.
Метод Равича более радикальный – осуществляется пластика грудной стенки, во время которой проводится большое количество манипуляций с пересечением грудных мышц и мышц живота, реберных хрящей и грудины. Последнюю выводят в физиологическое положение.
Существуют паллиативные методы, при помощи которых привести грудную клетку в нормальное состояние не получится, но благодаря некоторым ухищрениям визуальное восприятие килевидной деформации ликвидируется. Так, мужчинам рекомендуется накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез.
Как можно классифицировать
Практически все современные хирурги применяют в своей работе классификацию, созданную врачами Урмонас и Кондрашиным.
Согласно этому разделению деформация груди различается по нескольким признакам.
Если имеется в виду форма патологических изменений, то грудь бывает обычной или плосковороночной. В зависимости от типа выделяют типичную, седловидную или винтовую деформацию.
Кроме того, она бывает асимметричной и симметричной. Также известны 1, 2 и 3 степень деформации. Патология бывает субкомпенсированной, декомпенсированной и компенсированной. Если болезнь протекает при наличии других врожденных аномалий, то ее называют сочетанной и наоборот.
Российские ортопеды применяют метод Гижицкой для определения степени воронкообразной груди.
Для этого делают боковые рентгенограммы. С их помощью определяется самое большое и самое меньшее расстояние между позвоночником и грудиной. Для получения коэффициента деформации нужно наименьшее расстояние разделить на самое большое.
4 Лечение
Выбор оптимального метода лечения зависит от степени выраженности деформации. При небольших изменениях велика вероятность того, что патологию можно будет исправить консервативным способом. При II и III степени деформации такое лечение не принесет желаемого эффекта, необходимо хирургическое вмешательство.
Для корректировки дефектов в домашних условиях врачи рекомендуют ношение корсета. Этот способ, несмотря на свою простоту, в раннем возрасте может выступить основным профилактическим методом и позволит вылечить деформацию без операции.
В совокупности с ортезированием (ношением корсета) применяется лечебная гимнастика. Специальные упражнения помогают восстановить функционирование внутренних органов, правильное дыхание. Необходимым условием является регулярность занятий и дозирование нагрузки в зависимости от степени деформации, возраста, общего состояния организма и т. д.
При неэффективности консервативных методов целесообразно хирургическое вмешательство. В основном это установка пластин и стернохондропластика.
Известный украинский педиатр Комаровский советует родителям при первых признаках наличия патологии у детей приступать к консервативному лечению. Чем раньше будет начата терапия, тем меньше вероятность развития болезней и осложнений со стороны внутренних органов.
Причины деформации
Самая крупная классификация причин патологической формы грудной клетки предполагает их разделение на врожденные (генетические) и приобретенные. К первой группе относятся генетические факторы, когда деформации начинаются уже в период внутриутробного развития. Если во время формирования грудины происходят сбои, то ребенок родится с проблемами.
Если рассматривать патогенез развития деформации грудины у эмбриона или плода, то это связано с окостенением некоторых ее участков. И пока одни отделы развиваются нормально, остальные отстают, и в результате грудина становится неровной: впалой, выпуклой или просто кривой (несимметричной). Еще одна возможная причина – неправильное положение плода в утробе: это вызывает давление на грудную клетку и ее деформацию.
Но даже если малыш рождается здоровым, не исключено, что искривления грудной клетки не случится. Это может произойти в результате перенесенного рахита, туберкулеза костной ткани или тяжелых заболеваний органов дыхания. Механические и химические травмы грудины тоже могут нарушить ее анатомическую форму, вызвав деформацию.
Как исправить деформацию грудной клетки
Правильно и своевременно лечить деформацию грудной клетки можно с помощью самых разных методов. В данном случае все зависит от ее формы, степени развития, а также от того, имеются ли нарушения в дыхательной, сосудистой и сердечной системах.

В домашних условиях вполне успешно можно использовать самые современные фармацевтические методы лечения. Однако такое лечение не способствует коррекции достаточно большого количества нарушений. Лекарственные препараты используются только лишь для того, чтобы как можно быстрее убрать многие болезненные симптомы тяжелейшей патологии. В том случае, если деформации не слишком большие, это дает предполагать, что болезнь находится только лишь на первой стадии. В этом случае используют давно известные и эффективные консервативные методы.
Правильное лечение в домашних условиях деформации грудной клетки подразумевает использование специальных упражнений. Помимо этого, медик может рекомендовать массаж грудной клетки, физиотерапевтические процедуры, плавание, ношение специального корсета.
Если медик рекомендовал пациенту выполнение такой процедуры, как, например, лечебная физкультура, то только он должен подобрать наиболее эффективные упражнения, которые помогут постепенно устранить боль. При выполнении массажа рекомендуют соблюдать определенные правила. К примеру, перед началом лечебной процедуры пациент должен обязательно сделать несколько расслабляющих упражнений или принять теплую ванну.
Сам массаж проводят непосредственно в патологических областях. Именно в месте деформации, где появилось уплотнение, массажист выполняет легкие и поглаживающие движения, а в участках имеющейся выпуклости сильнее надавливает руками. Все массажные упражнения можно использовать только после согласования с лечащим врачом, который выполнил диагностику состояния больного. Массаж проводит только квалифицированный специалист.
При наличии так называемой воронкообразной патологии, которая чаще всего бывает врожденной, используют наиболее действенный метод вакуумного колокола. В ходе его применения создается вакуум непосредственно над воронкой, что помогает постепенно вытянуть ее наружу. В том случае, если данный метод не дает ожидаемого результата, специалисты могут назначить пациенту проведении такой процедуры, как, например, стернохондропластика. Ее применяют для выполнения лечения болезней у детей в возрасте 6 – 7 лет. В ходе данной процедуры хирург вводит пластину посредством иссечения реберных хрящей и небольших надрезов на груди. В любом случае после выполнения этой манипуляции на теле пациента остаются шрамы, однако данный метод является самым эффективным, и родителям малыша не нужно будет думать о том, как исправить дефект грудной клетки.
При наличии деформации, находящейся на 2 и 3 стадии развития, используют только проверенные временем хирургические способы лечения. Наиболее популярным в данном случае является так называемое малоинвазивное оперативное вмешательство с применением метода Насса. Перед его выполнением врач обязан рассказать о том, как убрать болевой синдром для того, чтобы операциия прошла успешно. Главное преимущество данной процедуры в том, что после нее на теле пациента отсутствуют шрамы. Суть данного метода заключается в выполнении очень маленьких разрезов. Затем в них вставляют специально изготовленные металлические пластины, которые способствуют выпрямлению деформированной грудной клетки. Эти пластины ставят примерно на 4 года, пока грудина не примет естественную форму.
Хватит себя обманывать
Прежде чем читать дальше, я задам вам 1 вопрос. Вам знакома такая ситуация, когда человек годами лечится от хронических болезней, а результатов никаких?
У многих людей, ведущих здоровый образ жизни и правильно питающихся, не наблюдается значительных улучшений состояния здоровья из-за наличия у них паразитов. Оздоровление организма с помощью питания, упражнений, закаливающих процедур без предварительного избавления организма от паразитов дает гораздо меньший эффект.
Думаете, что вас это точно не касается и паразиты могут быть у кого угодно, но только не у Вас? Вы ошибаетесь!
Если вы или ваши близкие страдаете «популярными» заболеваниями и традиционные лекарства вам не помогают — незамедлительно начните очищение организма.
Проверенный препарат, который ‘убивает’ всех известных паразитов — это Toximin. Данный препарат не продается в аптеках и его не рекламируют в интернете, а по акции стоит он всего 196 рублей.
Диагностика
Постановка диагноза воронкообразной грудной клетки – начальный этап диагностики, не составляющий трудностей: обычный визуальный осмотр пациента поможет вынести врачебный вердикт. Более важными и сложными являются:
- оценка компенсаторных возможностей организма и его общего состояния;
- выявление осложнений – в частности, со стороны жизненно важных органов (сердца и легких);
- анализ прогрессирования патологии;
- прогноз для здоровья и жизни такого больного.
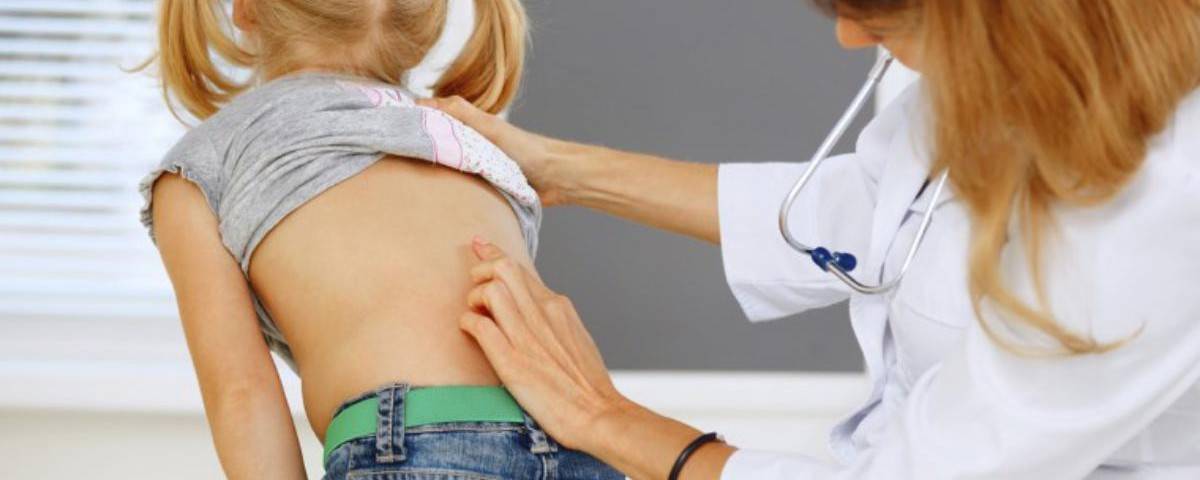 Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
Физикальное обследование включает осмотр и пальпацию (прощупывание) грудной клетки. При этом определяют симметричность, форму, тип и степень деформации, стадию патологии и возможные проявления других (сопутствующих) врожденных пороков развития. Для оценки характера и степени нарушения при воронкообразной грудной клетке используются:
- торакометрия – измерение параметров грудной клетки (высоты, окружности, ширины межреберных промежутков и так далее);
- специальные индексы.
Для определения последних учитываются:
- выраженность (объем) впадины в области грудины;
- эластичность (податливость) грудной клетки;
- ее способность к экскурсии (поступательным движениям при выполнении вдоха и выдоха);
- ширина грудной клетки
и ряд других показателей.
При помощи измерения пульса, артериального и венозного давления оценивается гемодинамика (ток крови) – при данной патологии наблюдаются:
- стойкая тахикардия – учащение пульса (сердцебиения);
- повышение венозного и артериального давления.
Инструментальные методы исследования, которые привлекаются в диагностике воронкообразной грудной клетки, следующие:
- рентгенография грудной клетки в двух проекциях – поможет проанализировать анатомические особенности костного остова грудной клетки. Также метод позволит оценить расположение сердца и легких;
- компьютерная томография (КТ) – компьютерные срезы позволят получит больше информации про патологические изменения в структурах грудной клетки, вызванные ее деформацией;
- магнитно-резонансная томография (МРТ) – ее цели и задачи практически те же, что и цели и задачи КТ;
- электрокардиография (ЭКГ) – с ее помощью можно выявить смещение электрической оси сердца, а также снижение амплитуды зубцов, которое свидетельствует о нарушении функций миокарда;
- эхокардиография – у ряда больных нередко обнаруживается пролапс митрального клапана. Это несостоятельность и «проваливание» клапана, который отделяет левое предсердие от левого желудочка и в норме не позволяет крови возвращаться против своего тока, в полость левого предсердия во время сокращения левого желудочка;
- спирометрия – измерение различных объективных показателей внешнего дыхания, которое проводится с помощью прибора спирометра. Больной держит во рту мундштук спирометра, ему закрывают нос специальным зажимом и предлагают выполнить ряд дыхательных проб (подышать с разной интенсивностью, частотой и так далее).
Спирометрия является очень важным методом исследования дыхания, который помогает полноценно проанализировать дыхательную функцию. При проведении данного метода определяются такие параметры, как:
- дыхательный объем легких;
- минутный объем дыхания;
- резервные объемы вдоха и выдоха;
- емкость вдоха;
- жизненная емкость легких;
- форсированная жизненная емкости легких;
- максимальная вентиляция легких.
 Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Из лабораторных методов информативным в диагностике описываемой патологии является определение газового состава крови – при этом выявляются уменьшение количества кислорода и повышение уровня углекислого газа, которые свидетельствуют о нарушенном газообмене в частности и ухудшении дыхательной функции в целом.
Все перечисленные исследования необходимо повторять в динамике – как правило, с возрастом нарушения со стороны органов грудной клетки, возникшие из-за воронкообразной деформации, прогрессируют.
Дифференциальная диагностика не проводится. Грудная клетка имеет характерный вид, поэтому дифференциальная диагностика не требуется.
Комментарии
«+»ipt>
«+»ipt> (adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
«+»ipt>
«+»ipt> (adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-487611-9’, renderTo: ‘yandex_rtb_R-A-487611-9’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
- Автоматические ворота
- Деревянные ворота и заборы
- Живая изгородь
- Кирпичные заборы
- Конструкции забора и ворот
- Металлические заборы и ворота
- Монтаж забора и ворот
- Ответы на вопросы
- Отделка забора и ворот
- Ремонт забора и ворот
- Реклама на сайте
- Наши специалисты
Еще по теме Грудь сапожника:
Грудничек в 46лет. Не проходите мимо.
ГРУДНОЙ РЕБЕНОК в 46лет (своих нет, с финансами средне,жилье есть, муж есть, есть Хочу усыновить ребенка, одновременно родив своего, чтобы можно было кормить грудью (я придаю…
Грудная клетка
Грудь сапожника — это крайнее проявление. Вообще это слабость соединительной ткани — плавание и общее физическое развитие. Наследственное это, у мужа тоже такое…
спасибо всем, отчитываюсь за кулачки
Оперировали ему грудную клетку (у него была воронкообразная деформация, так называемая грудь сапожника, это генетическое, никак не лечится вообще, только оперируется).
Ноги — икс. Порекомендуйте пожалуйста ортопеда.
Странно что забыла об этом институте — 15 лет назад меня там оперировали — » грудь сапожника «. Туда же со всей страны едут консультироваться и лечиться!!!
Посоветуйте: как бороться со последствия
У нас так называемая » грудь сапожника » + немного выпирающий живот — это с рождения. У хирурга на консультации мне сказали — ничего уже не измените…
Рахит
Внешние признаки: увеличенный размер головы, деформированная грудная клетка ( выступающий край ребер — » грудь сапожника » ). Задержка в появлении зубов.
Описание и причины килеобразной деформации
Килеобразная деформация грудной стенки возникает вследствие генетических аномалий, нарушающих процесс нормального развития костной системы человека. Из-за слабости костной структуры после рождения ребра, грудина и другие анатомические структуры развиваются по патологическому сценарию.
Существуют две формы заболевания в зависимости от выраженности внешних дефектов:
- симметричная;
- асимметричная.
Асимметрия грудной клетки четко выражена у ребенка в возрасте 5-7 и 14-17 лет.
С 5 лет начинается быстрый рост организма, при котором костный остов тела за короткий срок значительно увеличивается в размерах. При наличии аномалий развития костей прослеживается непропорциональное строение туловища с обеих сторон.
В период полового созревания (14-17 лет) хрящевой остов позвоночника и ребер превращается в костный. Если к этому времени килеобразное искривление не вылечено, его сложно будет корректировать в будущем.
Килевидная грудная клетка встречается в 26% от всех случаев искривления грудной стенки. Патология чаще прослеживается у девочек. Соотношение развития патологии у представительниц женского пола по отношению к мужскому – 4:1.
Чтобы объяснить, что такое килеообразная деформация, остановимся на анатомическом строении костей. В норме поверхность костей покрыта хрящом. Любые патологические изменения в субхондральном слое могут быть двухсторонними и односторонними. Выпирание грудины при патологии может быть незначительным или большим. В зависимости от его выраженности возникают вторичные симптомы болезни, обусловленные сдавлением сердца и легких.
Причины заболевания до настоящего времени не выяснены. Среди ученых существует мнение, что патология обусловлена чрезмерным разрастанием хрящевой или костной ткани в определенных областях. Тем не менее врачи на практике убеждаются, что в 26% случаев имеет место передача болезни по наследству.
Встречается недуг и при приобретенных болезнях:
- сколиозе – боковое искривление позвоночника;
- врожденных пороках сердца с растяжением миокарда;
- болезни Бехтерева – отложение кальция в позвоночных связках.
Без выяснения причины недуга сложно выбрать оптимальную тактику лечения, поэтому терапия болезни проводится на протяжении всей жизни человека.
Воронкообразная деформация
Воронкообразную деформацию по-другому называют впалой грудью. Это одно из распространенных заболеваний, которое выявляется при рождении. У новорождённых врачи фиксируют около одного случая на четыреста детей. Такое нарушение в несколько раз чаще встречается у мальчиков, чем у девочек. Причина его состоит в том, что хрящи, соединяющие ребра, недоразвиты. Внешне нарушение представлено как углубления в верхней и нижней части грудины. Грудная клетка несколько увеличена в поперечном направлении и, соответственно, боковые стенки имеют искривление.
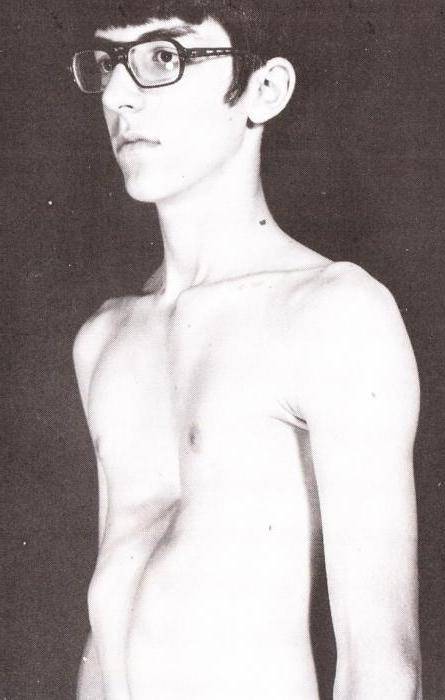
С ростом ребенка нарушения усугубляются, ребра начинают расти и затягивать грудину внутрь. Все это приводит к тому, что сердце и крупные артерии продолжают смещаться и сдавливаться. Если ребенок новорожденный, такая деформация практически незаметна. Она видна только при длительном наблюдении, когда происходит вдох. При визуальном осмотре изменения грудной клетки будут заметны только к трем годам жизни. С этого момента ребенок становится болезненным, его поражают частые простудные заболевания, присутствуют проблемы с давлением. Глубина воронки может достигать десяти сантиметров.
Симптомы
Клиническая картина заболевания зависит от возраста больного.
Симптомы описываемого заболевания, которые проявляются у грудных детей, следующие:
- незначительное вдавление грудины;
- так называемое парадоксальное дыхание – при этом ребра и грудина западают во время вдоха, создается впечатление, что грудная клетка суживается, хотя при вдохе она должна расправляться.
У пациентов младшего детского возраста (чаще всего дошкольного) развиваются следующие признаки описываемой патологии:
- вдавление грудины становится более выраженным;
- под краями реберных дуг формируется характерная борозда;
- такие дети чаще болеют простудными заболеваниями, чем их сверстники.
У школьников с воронкообразной грудной клеткой наблюдаются следующие патологические проявления:
- возникает стойкое нарушение осанки – такой ребенок постоянно горбится;
- искривление ребер и грудины становится постоянным;
- грудная клетка уплощена;
- надплечья опущены;
- края реберных дуг подняты;
- живот выпячен вперед;
- парадоксальное дыхание по мере взросления ребенка становится менее выраженным и на каком-то этапе прогрессирования патологии исчезает.
Симптомы описываемого заболевания, которые проявляются у подростков и взрослых, следующие:
- грудной кифоз – искривление позвоночника в заднем направлении;
- сколиоз – искривление позвоночного столба вправо или влево относительно своей оси;
- повышенная утомляемость при обычных нагрузках;
- снижение трудоспособности – физической и интеллектуальной;
- регулярная потливость;
- ухудшение аппетита, нередко – его полное отсутствие;
- стойкая бледность кожных покровов и видимых слизистых оболочек;
- снижение массы тела в сравнении с возрастной нормой – такие пациенты кажутся недоразвитыми, ослабленными, взрослые по конституции (телосложению) могут напоминать подростков;
- плохая переносимость физических нагрузок;
- системные нарушения работы сердца и легких. Особенно часто при развитии воронкообразной грудной клетки диагностируются бронхиты (воспаление слизистой оболочки, выстилающей изнутри стенку бронхов) и пневмонии (воспалительное поражение легочной ткани). Боли в сердце также являются частым симптомом описываемого заболевания.
Приобретенные деформации грудной клетки
Нарушения формы грудной клетки приобретенного характера многочисленны. Также много причин, которые вызывают патологические изменения грудины. Однако все они связаны с заболеваниями, течение которых провоцирует осложнения в виде вогнутой грудной клетки.
Эмфизематозный вид
Патология вызвана опасной болезнью – эмфиземой легких. Внешний вид грудины меняется, она становится похожа на бочонок.
Пациент испытывает трудности с дыханием, у него нарушается функционирование сердца.
Паралитический вид
Еще одна деформация, которая вызвана болезнями легких. При ней переднезадние и боковые части грудины уменьшаются. При этом промежутки между ребрами увеличиваются. Лопатки и ключицы хорошо выступают на уровне спины. Западение ассиметричное, во время дыхания лопатки двигаются асинхронно.
Ладьевидный вид
Нарушения во внешнем виде грудины вызваны опасным заболеванием – сирингомиелией. Эта патология нервной системы возникает при появлении «углублений» в спинном мозгу.
Костно-мышечный каркас похож на ладью: он приобретает углубления вверху и посередине.
Кифосколиотический вид
Патология вызвана нарушениями в позвоночном столбе. Оно проявляется изменениями его формы и искривлением. Частая причина появления болезни – туберкулез позвоночника.
Развитие болезни вызывает опасный сбой в функционировании систем и органов. «Под ударом» оказываются сердце и легкие. Вылечить патологию невозможно.
Причины патологии
В большинстве случаев деформация ГК является врожденной патологией. То есть на уровне генов формируется неправильная программа роста и развития хрящей грудины. У детей с диспластической аномалией изменена сама форма передней области грудины.
Приобретенная деформация ГК возникает, если у человека скудная мышечная структура в верхней части тела, отсутствуют или недостаточно развиты ребра. Также патологию провоцируют нижеперечисленные факторы:
- рахит (рекомендуем прочитать: симптомы, фото и лечение рахита у грудничков );
- костный туберкулез;
- хронические болезни легких;
- сколиоз;
- травмы/ожоги ГК.
Как проявляется
Чаще всего родители могут заподозрить о наличии дефекта по визуальным признакам: грудная клетка становится непропорциональной, впалой или вогнутой, выпирающей наподобие киля корабля. При этом происходит искривление позвоночника. Искривление груди также сопровождается другими симптомами:
- парадоксальное дыхание, при котором ребра западают в момент вдоха, что приводит к дыхательной недостаточности;
- ограничение двигательной активности;
- отставание в развитии;
- одышка, вегетативные недуги;
- быстрая утомляемость при физических нагрузках;
- слабость;
- частые респираторные заболевания.

Какие патологии грудной клетки у детей можно исправить с помощью ЛФК
Деформация костно-мышечного каркаса верхней части туловища намного чаще поддается лечению у детей, так как их костная и хрящевая ткани более гибкие и податливые. Искривление, обнаруженное на начальной стадии, можно устранить с помощью традиционных методов. Если деформация только начинает развиваться, она не успевает за такой короткий срок вызвать тяжелые нарушения работы сердечно-сосудистой системы и легких, а также не смещает органы и позвоночник.
ВАЖНО! Если родители замечают какие-либо малейшие отклонения в форме грудины своего ребенка, нужно срочно обращаться к врачу и не пытаться исправить патологию самостоятельно. ЛФК поможет вылечить не только приобретенные патологии, но и окажет хорошее воздействие при лечении врожденных деформаций. Конечно, как самостоятельный вид лечения, лечебная физкультура малоэффективна, однако в комплексе с хирургическими операциями просто необходима
Рассмотрим, какие бывают виды деформации грудной клетки у ребенка
ЛФК поможет вылечить не только приобретенные патологии, но и окажет хорошее воздействие при лечении врожденных деформаций. Конечно, как самостоятельный вид лечения, лечебная физкультура малоэффективна, однако в комплексе с хирургическими операциями просто необходима. Рассмотрим, какие бывают виды деформации грудной клетки у ребенка.
Виды патологий грудины
В медицине различают три основных разновидности искривления грудной клетки у ребенка:
- Воронкообразное искривление. Визуально наблюдаются углубления в средней и нижней части грудины. В народе такую патологию называют «грудью сапожника». Данный вид – самый распространенный порок костно-мышечного каркаса, который можно встретить у 91 % людей, имеющих деформацию грудной клетки. Грудина увеличивается в поперечном направлении, а в грудном отделе позвоночника появляются выпуклость и боковые искривления. С ростом и развитием ребенка развивается и патология, становясь более выраженной и принося большой вред внутренним органам, так как деформация смещает грудную клетку влево и разворачивает сердце и крупные сосуды.
- Килевидное искривление. Основные характеристики – это выпячивание вперед грудины и ребер, при этом увеличивается переднезадний размер. Данную деформацию также называют «куриной грудью». При килевидной патологии грудная клетка сильно выступает вперед, а ребра расположены по отношению к ней под острым углом, как бы придавая грудине форму киля. Деформация может быть врожденной, а может появиться из-за таких заболеваний, как рахит, костный туберкулез и т. д. Этот дефект костно-мышечного каркаса значительно нарушает нормальное функционирование сердца и легких ребенка.
- Плоская грудь. Появление такой деформации зависит от особенностей телосложения человека. Такая патология характеризуется уменьшением переднезадних размеров грудины. Искривление не оказывает негативного влияния на работу сердечно-сосудистой системы и легких. Плоская грудь – это не заболевание, а вариант развития.
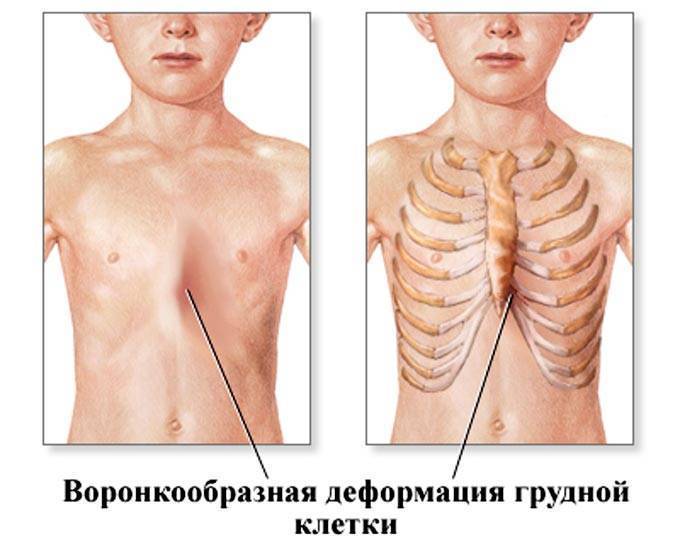
Помимо трех основных видов патологий, различают еще несколько искривлений грудной клетки:
- выгнутая грудь – встречается очень редко. Рассматривается чисто как косметический дефект. В верхней части груди можно увидеть выступающую борозду, которая образовывается из-за раннего окостенения грудины;
- Синдром Поланда – генетическая патология. Если кто-то из родителей имеет такое искривление, то в половине случаев у ребенка также будет данная деформация. От синдрома страдает вся структура грудной стенки: грудина, ребра, мышцы, подкожно-жировой слой и позвоночник;
- врожденная расщелина грудины – у пациентов с такой деформацией наблюдается частично или полностью расщепленная грудина. Эта патология очень опасна, ведь внутренние органы ребенка, а именно передняя поверхность сердца и сосуды, не защищаются грудной клеткой, находятся сразу под кожей, и поэтому очень уязвимы.
При всех вышеперечисленных разновидностях деформации грудной клетки ЛФК будет оказывать положительное воздействие.
Что означает диагноз килевидная грудь
Килевидная грудь (называемая также «куриная грудь») представляет собой аномалию развития костей грудной клетки. Грудина и рёберные хрящи в процессе роста развиваются неправильно, что приводит к формированию явного косметического дефекта. Средняя часть груди выступает вперёд, а рёбра по краям грудины западают. Такое западание может быть симметричным или односторонним и чаще всего охватывает с четвёртой по восьмую пары рёбер.
«Куриная грудь» имеет такую форму, что грудная клетка словно постоянно пребывает в состоянии вдоха – её форма не меняется в процессе дыхательной экскурсии.
Наиболее характерна данная патология для лиц астенического телосложения. Кроме того, вероятность развития килевидной формы груди выше у людей, страдающих болезнью Марфана. Также ередким является сочетание килевидной формы грудной клетки со сколиозом, болезнью Бехтерева и врождёнными пороками сердца, связанными с растяжением миокарда.
Наследственный характер килевидной формы груди подтверждается данными, согласно которым наличие родственника с данным заболеванием увеличивает вероятность проявления аналогичного дефекта у других членов семьи.
Частота килевидной формы груди связана с полом – у девочек данный дефект встречается в четыре раза чаще, чем у мальчиков.
Развитие этой наследственной патологии реализуется за счёт неравномерного (чрезмерного) разрастания хрящевой и костной ткани груди и рёбер.
В нашей клинике есть профильные специалисты по данному вопросу.(7 специалистов)
- Тарасенко Иван ЮрьевичВрач-пульмонолог, терапевт, кандидат медицинских наук
- Белевский Андрей СтаниславовичДоктор медицинских наук, главный пульмонолог Департамента здравоохранения г. Москвы
- Шогенова Людмила ВладимировнаВрач пульмонолог, Кандидат медицинских наук
- Баймаканова Гульсара ЕсенгельдиевнаДоктор медицинских наук, Пульмонолог
- Кравченко Наталья Юрьевнаврач терапевт – пульмонолог
- Черняк Александр Владимировичк.м.н врач функциональной диагностики НИИ Пульмонологии
- Мержоева Замира МагомедовнаВрач пульмонолог, Кандидат медицинских наук