Описание аритмии при беременности
Вынашивание плода значительно влияет на организм женщины, именно в это время все органы подвергаются максимальной нагрузке. С нарушением ритма сердца сталкивается почти каждая беременная, и это необязательно свидетельствует о серьезном заболевании.
Только у 20% женщин аритмия связана с заболеваниями сердечно-сосудистой системы, у 4% – это тяжелая патология, остальные женщины переживают физиологическую перестройку, которая больше всего затрагивает важные органы.
Для женщины важно прислушиваться к своему организму, при появлении первых признаков нарушения, следует обратиться за консультацией к врачу. Последствия аритмии могут печально отразиться на здоровье малыша и будущей матери
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Диагностирование и своевременное лечение поможет беременной предотвратить:
- угрозу выкидыша на любом сроке;
- появление токсикоза во втором триместре;
- кислородное голодание плода, которое приводит к загрязнению околоплодных вод и кесареву сечению;
- нарушение мышечной структуры матки, у которой будет наблюдаться слабая сократительная функция во время родов;
- послеродовое кровотечение.

Беременная женщина, у которой ранее был диагностирован порок сердца, даже если она успешно прошла оперативное лечение, окажется среди тех, у кого проявится аритмия.
Также риску подвержены женщины, у которых диагностирована врожденная патология проводящей системы важного органа, когда вегетативная нервная система перегружена, а тонус симпатического отдела значительно повышен. Чаще всего у женщин без особых патологий аритмия может возникнуть из-за:
Чаще всего у женщин без особых патологий аритмия может возникнуть из-за:
- нарушений ЖКТ, работы нервной и эндокринной систем;
- заболевания верхних и нижних дыхательных путей;
- проблем с метаболизмом;
- физических и эмоциональных перегрузок;
- неправильного питания, когда в рационе присутствует много жирной, жареной и калорийной пищи;
- употребления большого количества жидкости, которая накапливается в организме и приводит к перегрузке работы сердца;
- вредных привычек, которые она не оставила на период вынашивания плода;
- тяжелой формы токсикоза;
- анемии, которой может сопровождаться беременность.

Если аритмия на ранних сроках беременности проявила себя у женщины, обращение к врачу поможет поставить точный диагноз, выявить форму патологии, для которой будут назначены специальные лекарственные препараты.
Как правило, кардиолог у беременных обнаруживает:
- Состояние иногда проявляется болезненными ощущениями в грудной клетке так, что женщина сама переживает сбой сердечных сокращений.
- Заболевание обычно протекает при слабой симптоматике, не создающей особых проблем со здоровьем.
- Большинство женщин не придает значения этим проявлениям, но время родов они могут столкнуться с осложнениями.
- Форма заболевания считается довольно опасной.
- Она приводит к кислородному голоданию малыша из-за нарушения кровообращения.
- Проблема может вызвать выкидыш, преждевременное рождение ребенка, сложные роды, когда необходимо проводить кесарево.
- Тяжелая форма может привести к замиранию плода.
- При первичной аритмии заболевание развивается самостоятельно, не затрагивая мышцы органа.
- Вторичная стадия развивается на фоне сердечных заболеваний, связана с органической патологией органа.
- Для беременной проблема считается наиболее опасной, она говорит о серьезной патологии сердечно-сосудистой системы.
- Для формы характерен учащенный или замедленный ритм сокращений мышцы в миокарде, который может постоянно меняться.
- Во время приступа женщина ощущает нарушение сердцебиения и может дополнительно переживать одышку, обморок, потемнение в глазах.
О необходимости радиочастотной абляции сердца при мерцательной аритмии читайте тут.
Общими признаками аритмии у женщины становятся проявления, которые она может переживать на любом сроке беременности:
- повышенная активность работы сердца;
- сердечные удары в левой стороне грудины;
- головокружение со стуком в височной области;
- внезапные приступы одышки, которые проявляются в спокойном или активном состоянии;
- постоянная усталость, которая может быть связана с нехваткой кислорода;
- обморочные состояния с потемнением в глазах и повышенным сердцебиением;
- учащенный пульс с ровным ритмом, когда его перепады не наблюдаются.
Экстрасистолия
Именно экстрасистолии чаще наблюдаются при беременности. В большинстве случаев они не групповые, а единичные, и возникают в III триместре, когда диафрагма поднимается выше из-за растущей матки. Экстрасистолы могут быть узловыми, предсердными или желудочковыми, иногда они исходят из разных очагов.
Способствовать их появлению на любом сроке беременности может эмоциональное перенапряжение, заболевания нервной или эндокринной системы. Во время родов экстрасистолия физиологична и ее появление провоцируется схватками и потугами, болью, чувством страха и рефлекторными воздействиями притоков крови из сокращающейся матки. Сразу после родов такие нарушения ритма исчезают.
В большинстве случаев экстрасистолия во время беременности вызывается органическими заболеваниями сердца (миокардит, порок сердца, кардиомиопатия и др.). Частые нарушения ритма такого характера могут приводить к развитию приступа стенокардии, сердечной недостаточности и мерцательной аритмии. В дальнейшем течение беременности и ее исход будет зависеть от тяжести основной патологии сердца.
Лечение
Появляющиеся редко и единичные экстрасистолы не требуют назначения противоаритмических препаратов. Если же нарушения ритма такого характера становятся частыми, групповыми или политопными и вызывают неприятные ощущения, то женщине назначается медикаментозная терапия. Она может включать такие препараты:
- настой пустырника или валерьяны;
- Хлорид калия;
- Панангин;
- Анаприлин;
- Верапамил.
Беременным не рекомендуется назначение антиаритмических средств, которые содержат белладонну или Атропин.
В некоторых случаях экстрасистолия может развиваться вследствие передозировки сердечных гликозидов. Для прекращения таких аритмий требуется отмена этих препаратов и назначение Дифенина.
При политопной и групповой желудочковой экстрасистолии рекомендуется назначение таких препаратов:
- Новокаинамид;
- Лидокаин;
- Дифенин.
Как избежать развития синусовой аритмии при беременности
Отвечая на вопросы о профилактике развития синусовой аритмии у беременных, ученые отмечают, что правильное питание — самая важная мера пресечения «волнения» сердца. Жирная пища повышает уровень вредного холестерина в крови, что тут же отражается на состоянии сердечной мышцы. Чтобы не перегружать орган, будущей маме нужно сократить до минимума или вообще отказаться от жирных мясных продуктов, кофе, чая, сахара и сладостей. Вместо этого рацион регулярно пополняют натуральными «полезностями»:
- курагой;
- тыквой;
- грецкими орехами;
- персиками;
- изюмом;
- чесноком;
- арбузами;
- яблоками;
- кабачками.

Чувство голода правильно утолять небольшими по объему, но частыми приемами пищи. Переедание — опасный провоцирующий фактор. Регулярное переполнение желудка стимулирует раздражение нервных рецепторов, которые контролируют функции синусового узла. В таких условиях рано или поздно развивается аритмия. Есть на ночь и употреблять алкогольные напитки крайне нежелательно.
Более того, укреплению иммунитета будущей мамы способствуют ежедневные пешие прогулки в неспешном темпе и полноценный ночной отдых.
Почему возникает синусовая аритмия сердца во время беременности
Многие врачи списывают развитие синусовой аритмии у беременной пациентки именно на ее деликатное состояние. Начиная с самого маленького срока, сердце женщины наращивает темп биения. В норме показатели следующие:
- в 1 триместре — 70-95 ударов за 1 минуту;
- во 2 триместре — 100-105 уд/мин;
- в 3 триместре — 110-115 уд/мин.
Это означает, что ускоренное сердцебиение в период гестации не всегда бывает предвестником заболевания. Сердечная мышца начинает трудиться активнее, чтобы кровь материнского организма подпитывала плод кислородом и прочими важными веществами в полном объеме. Наиболее кардинальные изменения в функционировании сердца у беременной наблюдаются во 2 триместре, когда все жизненно необходимые органа у ребенка уже сформировались.

Факторов, которые вызывают изменения сердечного ритма у будущей мамы несколько:
- формирование еще одного круга кровообращения;
- рецидивы хронических заболеваний;
- нарушение обмена веществ в клетках сердечной мышцы;
- нехватка или избыток тех или иных элементов в клетках;
- анемия;
- патологические изменения в области миокарда.
Проанализируем каждый фактор более детально. Плод соединяется с матерью посредством дополнительного круга кровообращения, вследствие чего объем крови в организме женщины увеличивается примерно на 20%. На почве таких метаморфоз нервная система пребывает в возбужденном состоянии, что автоматически делает беременную более уязвимой для действия стрессовых факторов. В такой ситуации частота и периодичность темпа сердца меняется.
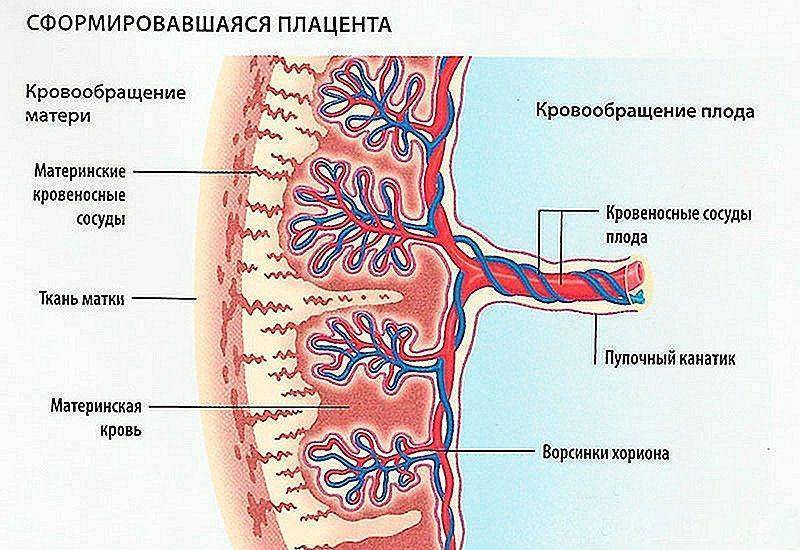
Вялотекущие заболевания, которые не беспокоили женщину до беременности, скорее всего, напомнят о себе, когда она будет вынашивать малыша. Нередко хронические патологии напрямую влияют на качество работы сердечной мышцы, особенно если имеют непосредственное отношение к самому органу.
Функционирование синусного узла непременно изменится, если организм беременной испытывает недостаток или наоборот «перегружен» магнием, калием, натрием или кальцием. От количества этих элементов зависит активность перемещения нервных импульсов в каждом отделе сердца. В случае отклонения показателей химических веществ от нормы миокард совершает внеочередные — чрезмерные или недостаточные — сокращения. Если в организме переизбыток калия, то аритмия представляет смертельную опасность.
Низкий уровень гемоглобина и недомогание, связанное с токсикозом, часто негативно отражается на сердечной деятельности. Также нарушение работы сердца может быть вызвано патологическими изменениями в самом миокарде. В основном синусовая аритмия развивается, если эти изменения носят структурный характер. В крайних случаях сбой сердечного ритма осложняется ишемическими повреждениями.

Поспособствовать возникновению патологической синусовой аритмии у беременной могут такие факторы:
- плохая наследственность;
- острое психическое и физическое переутомление;
- расстройства невротического происхождения;
- тяжело протекающие инфекционные заболевания;
- нарушения деятельности пищеварительной системы;
- дисфункция щитовидной железы;
- врожденные нарушения, связанные с проходимостью магистральных сосудов или с самой сердечной мышцей.
Точно идентифицировать природу сердечного нарушения может только врач, поэтому проблема решается в стенах медицинского учреждения. Если будет установлено, что синусовая аритмия в значительной мере угрожает здоровью женщины и плода, будущей маме рекомендуют отказаться от идеи рожать самостоятельно в пользу кесарева сечения.
Мерцательная аритмия
Мерцательная аритмия возникает только при врожденных или ревматических пороках сердца и, иногда, при тиреотоксикозе. Ее эпизоды наблюдаются у женщины и до наступления беременности, но могут возникать впервые и на фоне гестации. В некоторых случаях мерцательная аритмия развивается после выполнения митральной комиссуротомии, которая выполняется во время беременности, или при обострении ревматизма, сопровождающегося нарушением гемодинамики.
Кардиологами выделяется три формы такой аритмии:
- тахисистолическая (90-200 ударов в минуту);
- нормосистолическая (60-90 ударов в минуту);
- брадисистолическая (менее 60 ударов в минуту).
Во время мерцательной аритмии наблюдается трепетание предсердий и, в более редких случаях, мерцание желудочков. В дальнейшем эти нарушения могут приводить к сердечной недостаточности II-III стадии.
Беременная может никак не ощущать эпизоды мерцательной аритмии, и симптомы этого нарушения ритма могут регистрироваться только во время прослушивания тонов сердца или других диагностических процедур. Этот тип аритмии провоцирует постепенное усугубление сердечной недостаточности и повышает риск развития тромбоэмболий, грозящих летальным исходом. Особенно опасно такое нарушение сердечного ритма у беременных с митральным стенозом. По данным статистики, каждая пятая беременная или роженица и каждый второй ребенок с такой патологией погибают вследствие осложнений мерцательных аритмий.
Продление беременности при мерцательной аритмии, развивающейся до 12 недели гестации, не рекомендуется. После этого срока решение о ее прерывании принимается индивидуально в зависимости от общего состояния здоровья женщины и плода.
Для родоразрешения таких беременных предпочтительней проводить кесарево сечение. В некоторых случаях могут рекомендоваться естественные роды с включением потуг и тщательным обезболиванием родовой деятельности. Подготовка к рождению ребенка и родоразрешение должны проводиться только в условиях специализированных стационаров с отделениями реанимации и при участии кардиологов.
Лечение
Стойкую мерцательную аритмию сложно полностью устранить путем назначения медикаментозной терапии. Для сглаживания ее последствий назначаются сердечные гликозиды, которые способствуют устранению тахисистолии и недостаточности кровообращения. Вначале эти препараты вводятся в более высоких дозах, а затем больной назначаются поддерживающие дозировки. Терапия сердечными гликозидами может дополняться Калия хлоридом и Резерпином.
 Для урежения сердечного ритма применяется Верапамил, а при отсутствии эффекта от его применения назначается Пропранолол или Дигоксин. Во время пароксизма мерцательной аритмии применяют Новокаинамид. Если применения этого препарата недостаточно, то под постоянным контролем артериального давления вводят Панангин и Изоптин.
Для урежения сердечного ритма применяется Верапамил, а при отсутствии эффекта от его применения назначается Пропранолол или Дигоксин. Во время пароксизма мерцательной аритмии применяют Новокаинамид. Если применения этого препарата недостаточно, то под постоянным контролем артериального давления вводят Панангин и Изоптин.
Во время мерцательной аритмии присутствует риск развития тромбоэмболий. В связи с этим больной обязательно назначаются антикоагулянты и антиагреганты (Гепарин, Аспирин, Курантил, Трентал).
В целях профилактики повторяющихся приступов мерцательной аритмии, больной может рекомендоваться еженедельный прием Новокаинамида. Хинидин и Кордарон во время беременности не назначаются, т. к. они оказывают негативное воздействие на плод.
При развитии пароксизма трепетания предсердий предпочтительней проводить электрическую дефибрилляцию. Если эта методика недоступна, то назначается медикаментозная терапия, которая показана при пароксизме мерцательной аритмии.
Методики лечения
Во время беременности лечить синусовую аритмию необходимо обязательно, однако к этому процессу стоит подходить с особой осторожностью. В теле женщины происходит множество изменений, поэтому выбор лекарств и их дозировка подбирается только лечащим врачом с учетом индивидуальных особенностей
Нельзя упускать из вида и тот факт, что реакция организма беременной на лекарственные препараты может быть непредсказуемой.
Важно! Для предотвращения возможных приступов, необходимо постоянно отслеживать состояние сердца беременной и проводить профилактические меры, предотвращающие закупорку кровеносных сосудов.
Медикаментозный подход
Во время беременности любое лекарство следует использовать с особым вниманием. Коррекция дозы осуществляется непосредственно лечащим врачом и рассчитывается на основе состояния женщины
Чаще всего назначают следующие препараты:
- Аспирин. Обычно дозировка составляет 100-300 мг в день. На последнем триместре беременности дозу необходимо снизить. Не рекомендуется применять этот препарат людям с патологиями почек и печени. Также лекарство обладает побочным действием: тошнота, анорексия, кожная сыпь.
- Адреналин. Препарат вводят внутримышечно по 0,3-0,5-0,75 мг. Во время приема возможно усиление уже существующих симптомов. Не рекомендуется людям с гиперчувствительностью и диабетом.
- Фуросемид. Он вводится внутривенно или внутримышечно по 40 мг. Препарат не рекомендуется применят в первом триместре беременности. Побочными эффектами является тошнота, рвота, диарея, головокружение и депрессия.
Справка! Если течение болезни имеет серьезные осложнения и появляется риск возникновения сердечной недостаточности, может потребоваться хирургическое вмешательство.
Альтернативная медицина
Некоторые люди предпочитают прибегнуть к методам народной медицины. Но во время беременности это может быть небезопасно. Лечить заболевание можно и в домашних условиях, но процесс обязательно должен контролироваться профессионалом.

- Лимон и мед. Полкилограмма лимонов необходимо мелко нарезать и смешать с таким же количеством меда. Полученную смесь используют по одной столовой ложке дважды в сутки.
- Лук с яблоком. Нужно измельчить одну луковицу и одно яблоко в состояние каши. Полученную смесь принимают по одной столовой ложке между каждым приемом пищи в течение месяца.
- Сельдерей, петрушка и укроп. Корень сельдерея необходимо измельчить и смешать с петрушкой и укропом. Можно приправить смесь оливковым маслом и употреблять как салат.
Важно! Альтернативная медицина может быть использована только после одобрения врача. Риск нанесения организму женщины и ребенка велик
Необходимо учитывать проблемы и индивидуальные особенности человека.
Экстрасистолия у беременных
Нормальный ритм сердца образуется в синусовом узле, расположенном в стенке правого предсердия. Далее импульсы распространяются по проводящим путям на левое предсердие и желудочки, что приводит к слаженным сокращениям.
Количество до 5 в минуту считается нормальным явлением
Чаще всего экстрасистолы не вызывают какой-либо клиники. Холтеровское мониторирование в течение суток позволило установить норматив 200 за 24 часа. Некоторые женщины ощущают перебои и сильные удары после периода замирания, реже бывают боли в сердце, головокружение.
Экстрасистолы считаются функциональными и не вызывают беспокойства, если они связаны с курением, алкогольными напитками, употреблением кофе или крепкого чая. К сожалению, этот вариант довольно часто возникает на начальных стадиях беременности. Женщину приходится убеждать отказаться от вредных привычек, прекратить прием напитков, содержащих кофеин.
Результат появляется после:
- соблюдения правильного режима с ежедневными прогулками;
- нормализации питания при достаточном употреблении фруктов и овощей, мясных продуктов;
- снятия повышенной тревожности и раздражительности внимательным отношением родных и беседами врача.
При обнаружении на ЭКГ экстрасистол всегда следует исключить органические заболевания сердца, возможно ранее не проявляющиеся. К ним относятся:
- врожденные и приобретенные пороки;
- кардиомиопатии;
- ревмокардит;
- проявления ишемии отдельных участков миокарда.
https://www.youtube.com/watch?v=PmIvkXoi4jo
Экстрасистолическая аритмия при беременности возникает на фоне интоксикации и потери калия при:
- токсикозе с длительной рвотой;
- пищевых отравлениях;
- острых инфекционных заболеваниях;
- болезнях почек с почечной недостаточностью;
- гиперфункции щитовидной железы;
- выраженных аллергических реакциях.
Выявленная патология потребует специфического лечения. Лекарственные препараты при экстрасистолии применяются редко. Единственный показатель — опасность срыва нормального ритма и переход в фибрилляцию. Это представляет серьезную угрозу для жизни матери и ребенка.
Решающим показателем в таких случаях служит контроль ЭКГ и определение на УЗИ фракции выброса крови, поступающей из левого желудочка в аорту. При нормальном значении 60% он может снижаться мене 40%. Это требует медикаментозного вмешательства.
Назначаются препараты группы β-адреноблокаторов (Бисопролол).
При беременности под действием различных причин (гормональный фон, электролитные расстройства, повышенная симпатическая активность) в сердце возникают очаги способные генерировать электрические импульсы, что вызывает дополнительные сокращения сердечной мышцы, сбивающие ритм – экстрасистолию.
Жалобы при экстрасистолии могут быть весьма различными. Иногда больные жалуются на: резкие перебои в сердечных сокращениях, сопровождающиеся чувством страха, нехватки воздуха, неприятными болезненными ощущениями в перикардиальной области. В других случаях жалобы могут отсутствовать.
Обычно экстрасистолия не требует антиаритмической терапии. Если женщина субъективно плохо переносит экстрасистолии, назначают седативную терапию и малые дозы бета блокаторов. В случаях групповых и политопных желудочковых экстрасистол назначают Лидокаин или Новокаинамид.
Особенности лечения
По сути, лечение аритмии при беременности имеет много общего при лечении сердечных проблем у небеременных. Но, если аритмия развивается у беременной, нужно учитывать ее тяжесть, ту угрозу, которую она представляет для будущей мамы и ребенка, риск побочных эффектов от лекарственных препаратов.
Выбор мер лечения должны осуществлять медицинские специалисты разного направления – акушеры, педиатры и кардиологи. Также он будет определяться нарушениями гемодинамики у женщины и плода.
Если у женщины проявляются незначительные симптомы аритмии, а структурные дефекты отсутствуют, лекарственная терапия может быть не нужна, но необходимо исключить провоцирующие факторы.
Если аритмия переносится нормально, то могут быть использованы нефармакологические способы.
В первом триместре
 На ранних сроках беременности организм женщины претерпевает глобальные изменения, ввиду чего лекарства могут быть нужны в большем количестве. Кроме того, организм способен отторгать их.
На ранних сроках беременности организм женщины претерпевает глобальные изменения, ввиду чего лекарства могут быть нужны в большем количестве. Кроме того, организм способен отторгать их.
Основная задача медицинского специалиста – грамотно организовать лечение и, если нужны лекарственные препараты, выбрать максимально щадящие, которые не принесут вреда ни самой будущей маме, ни ребенку.
Во втором и третьем триместре
На поздних сроках беременности аритмия возникает чаще, чем на ранних, а организм становится еще более восприимчивым.
Поэтому в данном случае очень важна правильная диагностика. В идеале нужно постараться обойтись без лекарственных препаратов, или же выбрать те, которые будут действовать очень мягко.
Медикаментозными средствами
Абсолютно безопасного медикаментозного средства для лечения аритмии при беременности не существует, поэтому, если есть возможность, лучше обойтись без фармакологии.
Тем не менее, если такая терапия нужна, она должна быть быстрой и эффективной. В первые 8 недель после оплодотворения риск особенно велик.
Если антиаритмические препараты назначаются, обычно это средства категории С по международной классификации. Это средства, которые могут стать причиной побочных эффектов у животных, но не имеют их при действии на человека.
Во время грудного вскармливания рисков меньше, поэтому лучше оттянуть момент приема лекарств до этого момента.
Специалист, назначающий препараты, должен учитывать причины, которые стали причиной аритмии. Так, если речь идет об анемии, могут быть назначены препараты железа, а высокую возбудимость можно снять пустырником.
В любом случае нужны препараты с минимальным действием.
Народными средствами
Хотя некоторые народные средства для лечения аритмии считаются безопасными, перед их использованием также стоит проконсультироваться с врачом.
Популярными являются такие рецепты:
- Один из самых популярных продуктов для лечения аритмии – грецкие орехи. Нужно взять сто грамм ядер этих орехов, измельчить их с помощью мясорубки и перемешать с половиной литра натурального меда.Употреблять нужно три раза в день по 0,5 столовой ложки.
Другой рецепт также предполагает наличие грецких орехов. Нужно выжать сок из одного лимона, перемешать его с пятью столовыми ложками меда, затем измельчить цедру лимона и 200 грамм кураги, добавить примерно 20 грамм изюма и 50 г измельченных орехов.Все компоненты хорошо перемешать, настоять в течение трех часов и принимать с утра раз в день по две столовых ложки.
Другой известный продукт для лечения аритмии – спаржа. Нужно измельчить ее корень, и столовую ложку его заварить в кипятке. Добавить в отвар пару чайных ложек сухой травы спаржи и настоять два часа.Принимать такое средство нужно по две столовые ложки за полчаса до еды в течение четырех недель.
Диета
При аритмии стоит немного поправить рацион питания. В частности, необходимо включить в него продукты, богатые калием, такие как бананы, капуста, зелень, сухофрукты, картофель.
Сырые овощи в качестве источника витаминов и микроэлементов тоже очень полезны.
Если кроме аритмии у беременной повышен холестерин, то необходимо придерживаться диеты, которую назначит врач. Лучше ограничить употребление соли.
Сердечная аритмия — программа «О самом главном»
Аритмия во время беременности: профилактика
Всегда лучше предотвратить любое заболевание, чем потом его лечить, особенно во время беременности. Потому в целях сохранения своего здоровья и обеспечения появления на свет развитого крепкого малыша, беременным женщинам рекомендуется:
Уделять особое внимание своему рациону. В нём должны присутствовать свежие овощи и фрукты, мясо и молочная продукция
Важен и способ готовки. Известно, что еда, приготовленная на пару, несёт в себе максимум пользы. Сладкого же, копчёного, солёного и жареного на столе будущей мамы должно быть как можно меньше. Не стоит и переедать, из-за стола следует вставать чуточку голодным.
Совершать ежедневные пешие прогулки, постоянно проветривать помещения, это обеспечит насыщение кислородом и будущей мамы, и плода; а он так необходим для нормального течения беременности и развития новой жизни.
Делать разумные физические нагрузки. Строго говоря, если беременность протекает нормально, то противопоказаний к спорту для будущих мам нет никаких. Это и специальная гимнастика, и те же пешие прогулки, и плавание в бассейне. Но всему есть предел, нагрузки должны быть разумными.
Выровнять свой эмоциональный фон, как бы тяжело это ни было. И в обычной жизни стрессы преследуют нас, а на фоне гормонального взрыва при беременности эмоции и вовсе могут стать неуправляемыми. Путешествия, хорошая книга, спокойная музыка, медитации — надо найти именно тот способ, который позволит успокоиться, и для каждой женщины он будет разный. Это работа над собой, и если стараться, то результат обязательно будет достигнут.
Разумеется, надо отказаться от таких вредных привычек, как курение или распитие спиртного, в идеале, ещё на этапе планирования беременности. А если проблемы с сердечным ритмом наблюдались ещё до первой мысли о прибавлении, то кардиологи рекомендуют тщательно придерживаться здорового образа жизни всегда.
Очевидно, что рекомендации простые и каждая будущая мама в состоянии их выполнить.

Диагностика
Поводом для обращения к врачу может стать любое недомогание беременной, характерное для той или иной разновидности аритмии. Изучив жалобы, врач назначает комплексное обследование.
Диагностика аритмии при беременности включает в себя:
- ЭКГ – метод диагностики, при котором электрическая активность сердца фиксируется при помощи специальных электродов;
- ЭКГ по методу Холтер – исследование активности сердца производится на протяжении суток;
- ЭХО–КГ – ультразвуковое исследование функционирования сердца беременной;
- проба с физической нагрузкой – ЭКГ проводится в процессе активных физических действий женщины;
- тест с наклонным столом – сначала сердечный ритм исследуется горизонтальном положении, затем в вертикальном. Используется при частых потерях сознания;
- электрофизиологическое исследование – методика, при которой электроды вводятся в полость сердца;
- общие клинические анализы крови и мочи;
- консультация кардиолога.
Выявление возможного наличия аритмии у женщин проводит врач гинеколог во время планового периодического осмотра беременной женщины.
Для определения основной причины развития аритмии врач назначает другие методы лабораторного, инструментального или функционального исследования, которые могут включать:
- Ультразвуковое исследование сердца, которое называется эхокардиоскопия.
- Клинический анализ крови и мочи.
- Определение уровня гормонов, при помощи которого определяется функциональное состояние желез внутренней секреции (диагностической ценностью обладает лабораторное исследование гормонов щитовидной железы).
- Инструментальные методики исследования с визуализацией внутренних органов, к которым относится УЗИ, рентгенография, компьютерная или магнитно-резонансная томография.
Также во время диагностического процесса врач определяет состояние плода, оценивает деятельность сердечно-сосудистой системы, а также диагностирует возможное наличие пороков развития.
Важно! Беременность может стать определенным стрессовым фактором для организма женщины, который провоцирует обострение различной скрытой патологии. Чтобы определиться с формой аритмии и правильно назначить лечение, применяются такие методы диагностики:
Чтобы определиться с формой аритмии и правильно назначить лечение, применяются такие методы диагностики:
- ЭКГ – электрокардиограмма. Выявляет частоту ритма сердца.
- Эндокардиальная кардиограмма. С помощью специальных электродов определяются отклонения в разных областях сердца.
- Холтеровское мониторирование. Назначается, если сбой в работе сердца проявляется время от времени. Исследуется скорость сердечных сокращений на протяжении суток.
- Эхокардиограмма. Искусственно создаются условия, заставляющие сердце сменить темп, после чего фиксируются причины возникновения патологий.
- Чреспищеводное электрофизиологическое исследование. Стимуляция проводится через пищеварительный тракт, такая диагностика дает возможность оценить ритмические особенности сердца.
- Анализ крови. Выявляет хронические заболевания, которые влияют на сердечную деятельность.