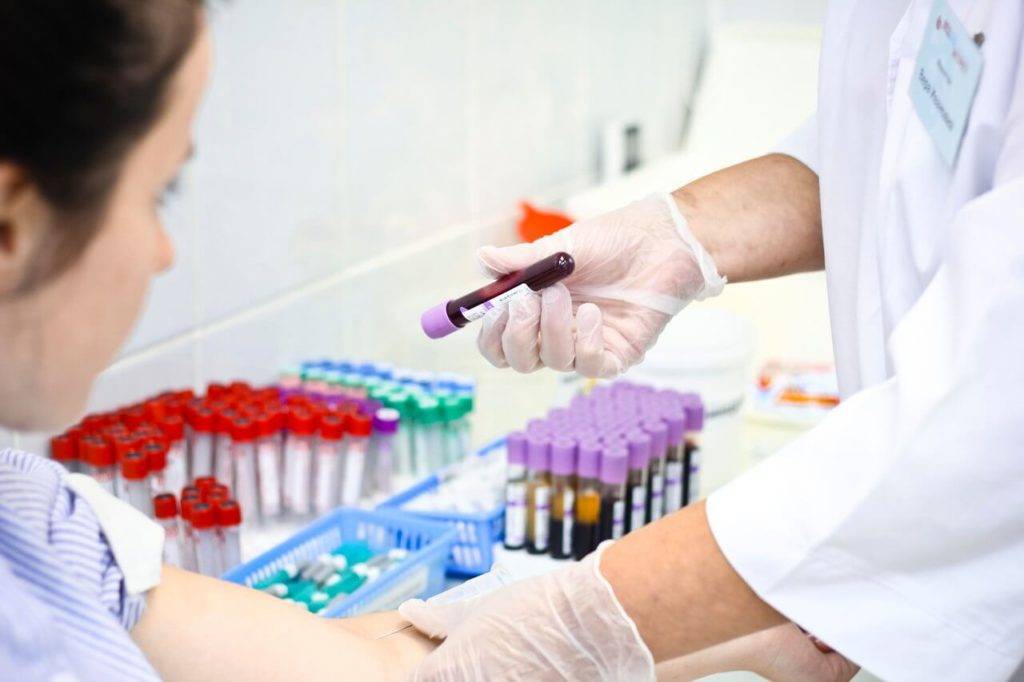
Течение экошной беременности
Ведение беременности ЭКО – дело непростое и требует от врача большого практического опыта. Кроме того, он должен быть в курсе новейших достижений репродуктологии.
«Как протекает беременность после искусственного оплодотворения» – такими запросами полны поисковые системы. Врач, ведущий беременность после ЭКО (об особенностях и специфике каждого триместра – далее в нашей статье), учитывает все возможные риски и предупреждает их. В соответствии со сроком беременности ЭКО назначаются дополнительные анализы и обследования.
Первый триместр
УЗИ при ЭКО назначается на раннем сроке — обычно через три недели после переноса эмбрионов. Начальный этап характеризуется повышенным риском отторжения плода. В это время актуальны мощная гормональная терапия и постоянный мониторинг. Первое УЗИ после ЭКО покажет:
- в правильном ли месте прикрепился плод;
- нет ли риска кровотечения из-за его положения (возможно в случае прикрепления вблизи шейки матки);
- даст оценку развития будущего человека.
Особенности ЭКО беременности – это также несколько повышенный риск хромосомных патологий. Объясняется это тем, что многие женщины обращаются к процедуре не в самом молодом возрасте. А также тем, что в ходе обычной беременности без поддержки сама природа корректирует такие случаи (происходит выкидыш или остановка развития), тогда как человеческое вмешательство способно исказить естественный процесс. Поэтому одновременно с ультразвуковым исследованием назначают анализ крови на показатели хромосомных отклонений.
Второй триместр
Следующий триместр беременности также важен для отслеживания поломок хромосомного характера, не замеченных ранее. Но угроза выкидыша уже значительно меньше. Специальное тестирование крови матери на патологии плода проводится всем, независимо от способа наступления беременности. Но у «экошных» беременных список анализов обычно шире.
Ведение беременности ЭКО на этом этапе требует расширенного ультразвукового исследования. Оно проанализирует:
- состояние материнских органов;
- формирующихся органов и систем ребенка;
- состояние плаценты и кровотока.
Причем сам перечень параметров шире, чем при обычной беременности.
По-прежнему тщательно отслеживается уровень гормонов в крови, хотя многие препараты к концу этого этапа уже отменяются. Длительность гормональной поддержки зависит от состояния беременной и строго индивидуальна.
Третий триместр
На завершающем этапе больше внимания уделяется состоянию матери, чтобы снизить риск преждевременных родов. В этот период возможны такие проблемы, как гестоз (отеки, появление белка в моче матери и повышенное давление) и недостаточность функции плаценты. Эти состояния угрожают замедлением внутриутробного развития ребенка, кислородному голоданию, преждевременными или осложненными родами.
Контроль развития ребенка уже не столь пристальный, как буквально по дням после ЭКО. Но важнейшим остается исследование его кровотока, который измеряется куда чаще, чем при естественной беременности — каждые 3-4 недели. С помощью КТГ оценивается работа его сердца, активность самого ребенка и мышц матки.
Множество усилий направлено на то, чтобы у пары с серьезными репродуктивными проблемами сбылась их мечта – рождение здорового ребенка. Это передовые достижения науки, финансовые затраты, душевные силы. Поэтому будущим родителям надо с полной ответственностью относиться к своему проекту ЭКО, знать и понимать все стадии процесса зачатия и вынашивания ребенка.
Диагностика
Не довести проблему до крайности поможет регулярное соблюдение режима посещений доктора. Женщинам после ЭКО рекомендуется приходить на плановый прием чаще, чем остальным беременным. Замершую беременность доктор сможет констатировать по результатам УЗИ – плод не будет проявлять двигательной активности, его сердце, которое удается прослушать с 5 недели беременности при помощи ультразвукового датчика, будет молчать.
Когда погиб малыш, подскажут его размеры на момент трагедии. Если по результатам УЗИ плодное яйцо или эмбрион отстает в размерах на пару недель, это позволит предположить, что гибель наступила около полумесяца назад.
Анализ крови на ХГЧ покажет резкое снижение уровня хорионического гонадотропного гормона, который вырабатывается оболочками хориона. Уровень гормона не будет соответствовать сроку беременности.
Лечить неразвивающуюся беременность нет никакой возможности. Женщине показано выскабливание. Образцы тканей эмбриона отправляют в генетическую лабораторию, чтобы выяснить, не стали ли причиной остановки развития генетические недуги, грубые хромосомные аномалии.
Если по результатам диагностики замер только один из малышей при двойне, ситуация оценивается индивидуально. Если замирание одного плода случилось до 10 недели беременности, считается, что опасности для второго ребенка замерший плод не представляет. можно сохранять.
Во втором триместре при аналогичной проблеме вероятность выносить и родить второго ребенка составляет около 60% при раннем выявлении и правильных мерах помощи, которые включают в себя внутриутробное переливание крови плоду.
Прикрепление эмбриона к матке момент истины
От зачатия до имплантации, в зависимости от различных факторов, проходит 7-10 дней. Начало имплантации проходится к концу недели после зачатия, когда эмбрион, перемещаясь по маточным трубам, достигает полости матки.
В зависимости от состояния эндометрия, его толщины и упругости, процесс имплантации может занять больше времени, тогда могут диагностировать позднюю имплантацию. В норме процесс прикрепления плода занимает около 40 часов. Толщина эндометрия для прикрепления бластоцисты не должна быть меньше, чем 7 мм.
С первых часов после начала имплантации в организме женщины начинает вырабатываться специфический гормон ХГЧ, который посылает мозгу сигнал о начале беременности. Спустя 9-10 дней после предполагаемого зачатия можно проводить анализ крови на беременность.
После имплантации эмбрион продолжает расти в эндометрии, который обеспечивает поставку необходимых питательных веществ до формирования плаценты.
Через 10 дней после зачатия наступает непосредственно беременность — плод уже закрепился и начинает свое формирование. Сразу после прикрепления плода эмбрион представляет собой три слоя клеток, из которых формируется кожа, внутренние органы и опорно-двигательная система.
На 14-20 дни после оплодотворения появляются зачатки пуповины и плаценты. В эти дни образуется первичная кровеносная система, околоплодный пузырь, увеличивается количество клеток, начинается формирование всех систем и органов ребенка.
 Эмбрион на 5 неделе
Эмбрион на 5 неделе
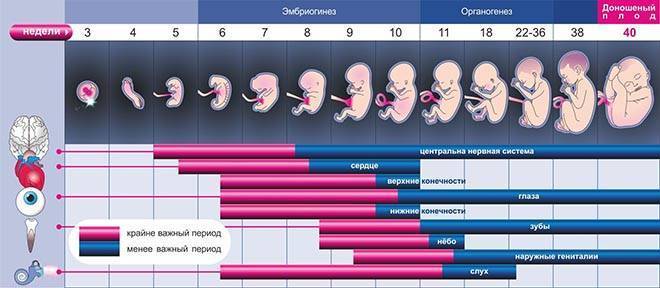
С 18 по 21 день после зачатия у зародыша начинает биться сердце, что легко проследить с помощью ультразвукового исследования, параллельно на 20-22 день у малыша образуется основа скелета — хорда, спинной, головной мозг и его отделы. На 24-26 дни закладывается основа центральной нервной системы.
На 3 неделе после зачатия, с 21 по 30 дни у малыша формируются конечности, нервная трубка и висцеральные дуги. К концу 1 месяца у малыша четко просматривается мышечная ткань, зачатки глазных яблок, позвоночник. Дальнейший рост эмбриона предполагает развитие имеющихся зачатков.
С 5-й недели эмбрион переходит в стадию плода.
На 5 неделе с момента зачатия у малыша продолжают развиваться все системы и органы, особенно мозг. Начинают появляться первичные половые признаки ребенка. Продолжает
С 6 недели после зачатия у ребенка формируются уши, нос, глаза, веки, пальчики на руках и ногах. Сердце делится на камеры, формируются почки и мочеточники.
Возможные осложнения
Главной и, наверное, единственной серьезной проблемой, которая реально может возникнуть на данном этапе, остается нарушение имплантации эмбриона. Самой грозной является внематочная беременность. Наиболее распространенными патологическими местами фиксации зародыша являются:
- Брюшная полость.
- Фаллопиева труба.
- Яичник.
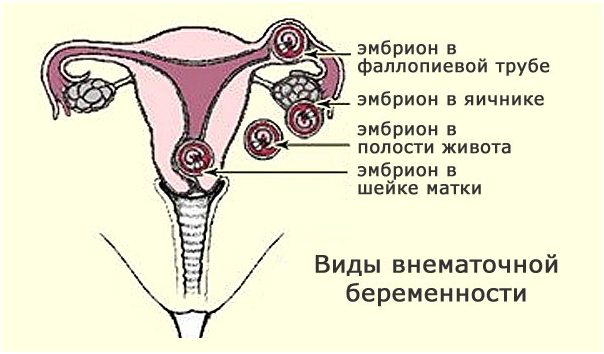
При всех подобных ситуациях эмбрион не сможет адекватно развиваться, что непременно приведет к его гибели. В любом из таких случаев проводится хирургическое лечение.
Бывают эпизоды, когда зародыш имплантируется в шейку матки. Он может там нормально развиваться, однако естественные роды будут невозможными. Единственным выходом из ситуации в подобном случае остается кесарево сечение.
Важно понимать, что женщина не может самостоятельно повлиять на то, как прикрепится ее будущий малыш. Это фактор остается неконтролируемым
2 неделя беременности
4 неделя беременности
Признаки и симптомы беременности на первой неделе

Согласно выбранной нашим календарём системы отсчета недель (акушерской), как это ни странно звучит, в первую неделю
беременности собственно беременность ещё не наступила, просто обозначился цикл в женском организме, благоприятный
для подготовки к зачатию и, как следствие, беременности. Но чтобы не тратить времени даром, уже пора дать будущей
маме полезную информацию о том, какие симптомы беременности на 1 неделе после зачатия ей стоит ожидать.
Итак, первая неделя беременности характеризуется следующими признаками и симптомами:
- Допустимо небольшое недомогание у будущей мамы с симптоматикой, похожей
на протекание простуды, однако без высокой температуры. - В течение
дня настроение может кардинально меняться несколько раз с высокой амплитудой (от слёз до смеха). Гормоны в организме
женщины делают эмоциональное настроение за короткий промежуток времени крайне нестабильным. - Может нарушиться сон. При неоправданно раннем пробуждении девушка целый
день может чувствовать желание поспать ещё. Ощущение недосыпа усиливает недомогания из первого пункта, добавляя к
ним разбитость и усталость. - Есть вероятность беременной девушке
почувствовать тяжесть внизу живота. Это связано с тем, что сейчас к матке поступает больше обычного объём крови. - Кроме этого, допустима вероятность головных болей разной интенсивности и
остроты. - Прикосновения к молочным железам могут быть болезненными
для девушки. - Многие будущие мамы на этом этапе беременности
отмечают повышенный аппетит. - Допустима вероятность, что уже сейчас
даст о себе знать ранний токсикоз, выражающийся кратковременными приступами тошноты в утренние часы. - Возможно, станут более частыми позывы к мочеиспусканию.
- Есть небольшая вероятность девушке на этом сроке почувствовать
дискомфорт в пояснице.
Совершенно необязательно, что все десять из перечисленных
спутников ранней беременности сразу «атакуют» вас после оплодотворения. Совсем нет. Каждый женский организм
индивидуален.
Наиболее вероятно, что вы для себя отметите на 1 неделе беременности после зачатия лишь
болезненность при прикосновении к груди и активные перепады настроения. А всё остальное вас минует. Следует
надеяться на лучшее, а готовиться к худшему. Ни в коем случае не программируйте себя, что это всё богатство
симптомов и признаков «обрушится» на вас в полном объёме. Сохраняйте настрой на позитив!
Помните, на любом
сроке «интересного положения» будущей маме очень важно находиться в комфортном психоэмоциональном состоянии. Не
думать о плохом, не ввязываться в конфликты, избегать стрессов и сильных переживаний
На положительное настроение
беременной должны «работать» все: супруг, родители, близкие родственники, друзья, соседи, коллеги, врачи и
все-все.
Скрининг 1 триместра
 Эмбрион на 7 неделе
Эмбрион на 7 неделе
На 7 неделе продолжают формироваться пуповина и плацента, через которые плод обеспечивается воздухом и пищей. Мозг к тому времени имеет четкое разграничение полушарий, заканчивается формирование пальчиков, ладошек ребенка, веки и глазки уже сформированы. Запускается эндокринная система.
На 8 неделе у плода появляются вкусовые рецепторы, формируется желудочно-кишечный тракт и ротовая полость. Совершенствуются очертания лица, у мальчиков формируются яички. Тело ребенка начинает удлиняться, а кости твердеют. К этому времени длина эмбриона равна 20 мм.
На 9-й неделе надпочечники малыша начинают вырабатывать гормоны, продолжает свое формирование кровеносная система, у мальчиков формируется предстательная железа. В крови на этом этапе есть эритроциты, хотя лейкоциты еще отсутствуют. У малыша уже сформированы суставы и мышечная система, потому пальчики, колени и локти уже могут сжиматься. Формирование органов на этом этапе прекращается, все силы беременной и малыша направлены на дальнейшее совершенствование систем.
На 10-й неделе после зачатия заканчивается первый триместр. Этот период в акушерстве равен 12 неделям беременности, так как отсчет начинается с первого дня последних месячных.
В рамках первого из двух обязательных обследований беременной необходимо сдать кровь на уровень гормонов, резус-конфликт, инфекции и пройти УЗИ. На ультразвуковом исследовании оценивается длина плода и размеры головы, о симметричность развития полушарий мозга, состояние внутренних органов, величина костей, размеры сердца и животика. На обследовании врач сможет разглядеть и предупредить развитие патологий.
Положительный настрой
У каждой девушки процесс беременности протекает по-своему и уникально, есть определенные моменты, которые сходятся в большинстве случаев. Но каждая беременность абсолютно уникальна. Рассмотрев основные признаки, вы с легкостью найдете именно те признаки, которые относятся к вам. И с легкостью определите, когда вы забеременели.
Главное для девушки — это положительный настрой. Нет необходимости каждый день тратить кучу тестов и расстраиваться, пока они не показали желанный результат. Необходимо подождать тот день, на какой тест показывает беременность, чтобы не нервничать просто так. Необходимо иметь хороший положительный настрой. Оградить себя от негатива и ситуаций, которые требуют эмоционального решения.
Имплантационное кровотечение
Этому симптому посвящено огромное количество отзывов и записей женщин на тематических форумах, а потому мы решили рассмотреть его отдельно от других. Действительно, необычные выделения примерно через неделю после овуляции могут быть достаточно информативными с точки зрения ранней диагностики «интересного положения».
С точки зрения официальной медицины и науки, в момент имплантации при разрушении части эндометрия, в который внедряется бластоциста, вполне возможно небольшое кровотечение, которое и получило названием имплантационного. На физическом уровне женщина может в день имплантации чувствовать небольшие тянущие боли в пояснице. Болями их можно назвать весьма условно, скорее, это просто небольшой дискомфорт.
На ежедневной гигиенической прокладке могут обнаружиться необильные, скудные выделения. Порой их всего несколько капель. Цвет будет обусловлен присутствием некоторого количества крови во влагалищном секрете – розовый, желтоватый, кремовый, коричневый. Алой крови при имплантации обычно не бывает.
Имплантационное кровотечение прекращается буквально через несколько часов, в крайнем случае – длится не более суток. И в этом его отличие от преждевременного наступления месячных, за которое обычно и принимают этот симптом. Кстати, по статистике, такой симптом свойственен только 35-45% женщин. У большинства же имплантация никак не проявляется.

Следует знать, что имплантационное кровотечение неопасно для развития беременности. Сама же имплантация еще не гарантирует успешной беременности. Порой плодное яйцо отторгается сразу после имплантации или прекращает развиваться в течение нескольких дней. Это может быть связано с заболеваниями женщины, хромосомными или генетическими пороками эмбриона, при которых его дальнейший рост невозможен, а также с массой других факторов, далеко не все из которых может объяснить медицина.
Об успешном развитии плода будет говорить двукратное увеличение уровня гормона ХГЧ, которое будет происходить каждые двое суток начиная с момента имплантации. Ниже мы расскажем, как это можно определить.

Уровень ХГЧ
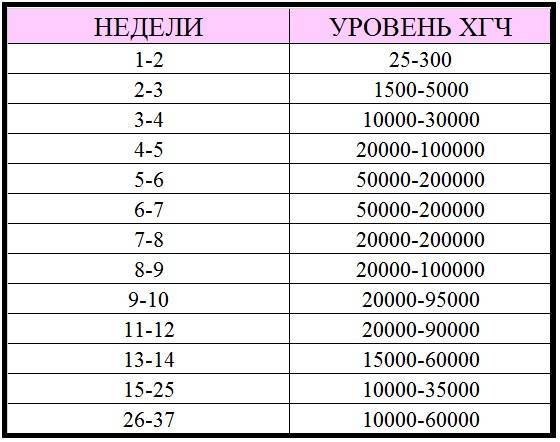
Одним из точных методов установки беременности не только после ЭКО является определение уровня ХГЧ – хорионического гонадотропина человека. Его измеряют в биологических средах – крови и моче. Если после ЭКО начались гормональные изменения и показания уровня ХЧГ удваиваются через каждые два дня, это указывает на то, что эмбрион прижился. ХГЧ синтезируется клетками оболочки зародыша и препятствует выкидышу.
ХГЧ – это гормон, который стимулирует рост жёлтого тела яичника и продуцирование им повышенного уровня прогестерона и эстрогенов. Благодаря этому, первые дни и недели после зачатия поддерживаются клетки эндометрия, и плод первого триместра успешно развивается.
Уровень ХГЧ при разном возрасте плода, мМЕ/мл:
- 1-2 недели 25-156;
- 2-3 недели 101-4870;
- 3-4 недели 1110-31500.
При многоплодности нормы гормона выше.
В моче гормон определяется приблизительно с помощью тестовых полосок, на которые нанесёно активное вещество с красителем. Оно вступает в реакцию с ХГЧ и окрашивает вторую полоску.
Чувствительность тестов разных артикулов варьируется в интервале 15-25 мМе/мл, что соответствует возрасту плода 1-2 недели (ближе к 7 дням). Рекомендуется пользоваться тестами в утренние часы, когда содержание ХГЧ в моче максимально.
При искусственном оплодотворении лучше определять содержание гормона в крови, так как это позволит получить точные значения. Необходимость анализа и сроки проведения определяет врач, исходя из даты прекращения гормональной терапии (через 5-7 дней). Кровь для анализа забирается утром натощак.
ЭКО давно перестало быть экзотикой. Это хорошо разработанный метод лечения бесплодия. Процент наступления зачатия с первой попытки растёт. Совершенствуется процесс ведения таких беременных врачами репродуктологами в специальных центрах. В большинстве случаев процесс развития плода протекает так же, как при естественном оплодотворении, и заканчивается рождением здоровых полноценных малышей.
Причины
После ЭКО, как уже говорилось, замершие беременности встречаются чаще. Сложно сказать, почему так происходит, но специалисты склонны считать, что вмешательство в дела природы, коим по своей сути и является экстракорпоральное оплодотворение, всегда сопряжено с определенными рисками. Внутриутробная гибель малыша в этом случае выглядит как закономерное последствие нарушения врачами планов самой природы в отношении данной супружеской пары.

Если же говорить более конкретным медицинским языком, далеким от религии и эзотерики, то основной причиной замершей беременности считается невозможность дальнейшего роста и развития плода или плодов при многоплодной беременности. Не все причины исследованы на сегодняшний день и известны врачам, поэтому установить, что привело к остановке в развитии, удается не всегда. Среди наиболее распространенных причин выступают следующие.
Аномалии развития плода
Конечно, эмбрионы перед пересадкой изучаются, некачественные отсеиваются, но предусмотреть все возможные, в том числе и генетические аномалии ни одному человеку не под силу. В случае, если малыш развивается с грубыми аномалиями, в какой-то момент его дальнейший рост становится невозможным. Винить в этом репродуктолога, который проводил процедуру ЭКО, себя или кого-либо еще нет ни малейшего смысла. Такая замершая беременность – результат естественного отбора, согласно которому нежизнеспособные особи погибают.
Эндокринные нарушения
Беременность после довольно часто сопровождается гормональными отклонениями. Для сохранения результата удачной попытки ЭКО назначаются гормональные препараты, но даже у женщин, которые исправно принимают все рекомендованные таблетки в строго указанных дозах, может возникнуть перепад уровня эстрогенов или прогестерона. Порой достаточно просто сильно понервничать, чтобы гормональный баланс нарушился.

Скачки концентрации гормонов создают угрозу прерывания беременности и после естественного зачатия, и после экстракорпорального оплодотворения. Однако после ЭКО такая вероятность существенно выше.
Инфекции
На момент подсадки женщина полностью обследована, в том числе и на различные инфекции. Но вероятность заразиться половыми инфекциями от партнера существует всегда, кроме того, от гриппа и ОРВИ, а также от краснухи, токсоплазмоза никто не защищен, особенно если таких заболеваний раньше не было и специфических антител к возбудителям в организме нет.
Наиболее опасны такие инфекции на ранних сроках. Даже если беременность после перенесенного заболевания сохраняется, врачи могут настаивать на ее прерывании, ведь такие инфекции, как краснуха или герпес, могут вызвать серьезные аномалии у ребенка.
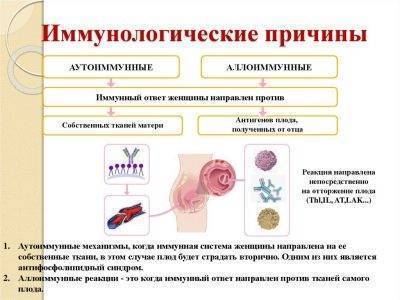
Иммунное отторжение
Иногда иммунитет женщины категорически отказывается принять растущий внутри нее новый организм как родственный. В этом случае вырабатываются антитела против него, которые в результате и убивают кроху. Иммунитет продолжает набирать «обороты». Эта причина – одна из самых трудноустранимых.
Проблемы с плацентой
Достаточно часто у женщин после ЭКО возникают различные проблемы с «детским местом». Оно формируется с аномалиями, предлежит, находится в краевом положении, стремительно стареет или, наоборот, развивается слишком медленно. Повышен риск отслойки плаценты на любом сроке беременности. Такого рода проблемы могут стать причиной недостаточной обеспеченности малыша витаминами, минеральными питательными веществами, а также кислородом. В результате плод или оба плода при многоплодной беременности могут погибнуть.
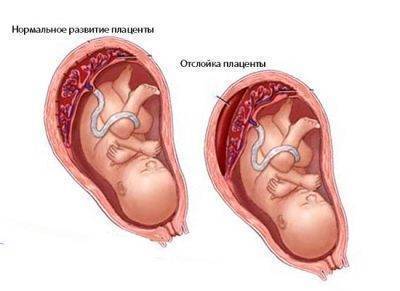
Возраст
Чем старше женщина на момент проведения ЭКО, тем выше вероятность замирания развития плода. Так, у женщин младше 35 лет замершая беременность после ЭКО встречается в 8-10% случаев, а у женщин около 40 и чуть старше – уже в 15-18% случаев. О возрастных рисках невынашивания беременности врачи обычно предупреждают еще на стадии к ЭКО.

Отягощенный анамнез
Чем больше женщина сделала абортов раньше, тем тоньше и слабее ее эндометрий. Малая толщина и неоднородность физиологического внутреннего слоя маточной полости создает не только угрозу выкидыша, но и угрозу замершей беременности. Любые генитальные заболевания, а также недуги матки, яичников, труб повышают вероятность трагического исхода.

Вредные привычки
Казалось бы, на ЭКО идут осознанно, о случайной беременности речи не идет, она всегда долгожданная и выстраданная. Однако практика показывает, что несмотря на все это, некоторые женщины не могут расстаться с вредными привычками даже после успешного ЭКО – они продолжают курить, время от времени могут позволить себе бокал вина.

Как начинается
В большинстве случаев интересный и удивительный период зарождения новой жизни проходит мимо женщины, она попросту его не замечает. Подозревать что-то большинство начинает только тогда, когда очередная менструация не наступает. Действительно, медицина рассматривает задержку как самый первый, но все-таки косвенный признак беременности.
Задержка может быть вызвана не только беременностью, но и нарушениями цикла, гормональными сбоями, воспалительными процессами в органах малого таза и массой других причин.

Женщины, которые очень ждут наступления беременности, планируют ее, стараются «попасть» в благоприятный период для зачатия, наоборот, «прислушиваются» к любым изменениям в своем организме на протяжении всей второй половины цикла. Поиск симптомов и признаков для них порой превращается почти в маниакальную идею.

Оплодотворение ооцита (яйцеклетки) возможно только в течение одних суток в течение всего месяца. И название этим суткам – овуляция. Яйцеклетка становится доступной для мужских половых клеток только после выхода из лопнувшего фолликула и еще около 24 часов после этого «события». Сперматозоиды на момент овуляции могут уже находиться в половых путях женщины (если секс был за пару дней до этого) либо добраться до ооцита в течение суток после выхода женской клетки из фолликула в яичнике (если секс произошел в день овуляции или в течение суток).
Других фертильных «окон» в женском цикле нет. Исключение составляет только редкий случай выработки сразу двух яйцеклеток, одна из которых выходит раньше, а другая – позже. В этом случае оплодотвориться может вторая, и тогда зачатие состоится значительно позже календарных расчетов.
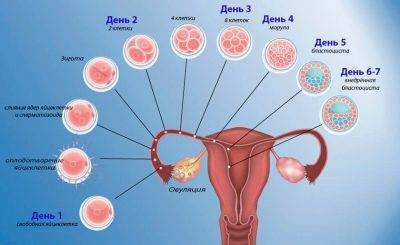
Сперматозоид после проникновения в оболочки яйцеклетки начинает отдавать ей свою ДНК-информацию. Так начинает формироваться зигота, на 50% состоящая из отцовского генетического материала, а на 50% – из материнского. Оплодотворение происходит в маточной трубе. Оттуда зигота начинает свой путь в матку уже через несколько часов после оплодотворения.
Сама яйцеклетка двигаться не может, ей «помогают» ворсинки, покрывающие внутреннюю часть фаллопиевой трубы, а также неощутимые для женщины сокращения стенок трубы. По пути зигота увеличивается, дробится и становится бластоцистой. На 6-8 сутки после овуляции (не после полового акта!) бластоциста опускается в полость матки.
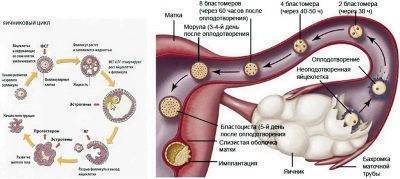
Именно здесь малышу предстоит провести ближайшие девять календарных месяцев. Но для этого бластоцисте сначала нужно успешно закрепиться в маточной стенке. Пока она «путешествовала» по трубе и ее устью, в организме женщины начал вырабатываться гормон прогестерон. Именно он запустил первые изменения структуры маточного эндометрия. Внутренние оболочки репродуктивного органа стали рыхлыми, более наполненными кровью.
Имплантация происходит в течение нескольких часов – плодное яйцо за счет содержащихся в оболочках ферментов может частично растворить клетки эндометрия и буквально «внедриться» или «врасти» в него. Клетки хориона сразу же начинают выполнять две важных функции: они обеспечивают связь плодного яйца с маткой, приток материнской крови, а также вырабатывают и выбрасывают в женской кровоток особое вещество – хорионический гонадотропный гормон (ХГЧ). ХГЧ способствует дополнительной выработке прогестерона. Получается замкнутый круг.

Теоретически, первые ощущения женщина может заметить на любой стадии продвижения плодного яйца и его имплантации, но назвать их специфическими нельзя. Скорее, они будут связаны с повышением уровня прогестерона, а через неделю после зачатия – с повышением уровня ХГЧ. Поэтому ответ на вопрос, возможно ли так рано чувствовать беременность, найти не так просто. Теоретически – можно, но на практике редкая представительница прекрасного пола обладает такой высокой чувствительностью.

Рассчитать срок беременности
Шансы на наступление беременности
Вероятность оплодотворения с первого раза при ЭКО отмечается у 40% бесплодных пар. Каждая следующая попытка увеличивает этот показатель. По данным статистики, высокий шанс зачатия наступает на 4 раз искусственного оплодотворения. При этом зафиксированы случаи наступления беременности после 10 попытки.
К процедуре ЭКО прибегают пары, которые при регулярной половой жизни в течение 2–3 лет не могут зачать ребенка. Проблема бесплодия может диагностироваться как у женщины, так и мужчины. Кроме патологий, провоцирующих женское и мужское бесплодие, шансы на успешное проведение ЭКО снижаются за счет возраста потенциальных родителей, качества питания, вредных привычек, наличия сопутствующих заболеваний.
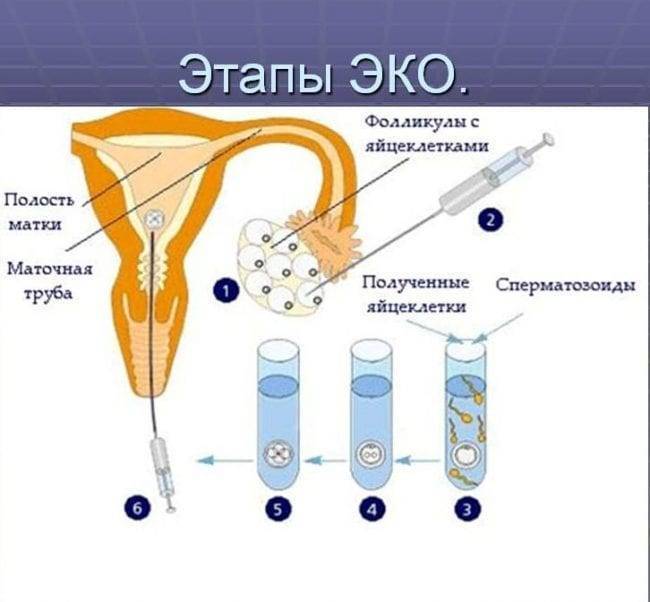
Показания для ЭКО и вероятность наступления беременности:
Несостоятельность маточных труб.
Существует две формы: отсутствие труб, трубно-перитонеальное бесплодие. Отсутствие органа может быть врожденным либо приобретенным (удаление хирургическим путем). Трубно-перитонеальное бесплодие развивается после перенесенных ранее заболеваний – хламидиоза, гонореи, микоплазмоза.
Еще непроходимость может быть связана с намеренным перевязыванием (как способ контрацепции). Вероятность зачатия с помощью ЭКО в сравнении с другими формами женского бесплодия высокая – 80%. При этом зафиксированы случаи искусственного оплодотворения с первой попытки.

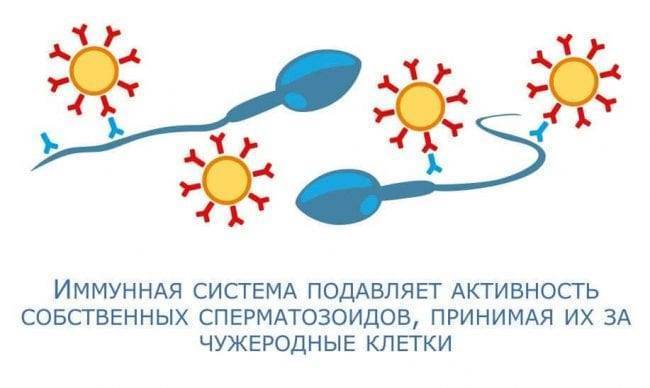
Иммунологическое бесплодие.
При этой патологии в женском организме продуцируются особые антиспермальные антитела. Они разрушают хвостик сперматозоидов. Пораженные гаметы не могут добраться до пункта назначения (матки), оплодотворение становится невозможным. При незапущенных формах вероятность успешного ЭКО составляет 60%. Запущенные стадии требуют лечения, и только потом совершаются попытки искусственного оплодотворения.
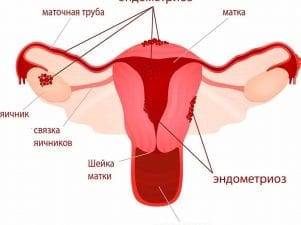
Эндометриоз.
Разрастание тканей на половых органах (фаллопиевых трубах, матке, яичниках). Новообразование носит доброкачественный характер. В результате патологических изменений образуются спайки в маточных трубах, развивается непроходимость. После курса гормонотерапии, повышающей уровень эстрогена, появляются высокие шансы забеременеть естественным путем.
При тяжелых формах эндометриоза показана операция. После нее шансы на зачатие возрастают в разы. Если долгожданное событие после многочисленных попыток не наступает, парам советуют прибегнуть к экстракорпоральной методике. Вероятность положительного результата – 60–70%.
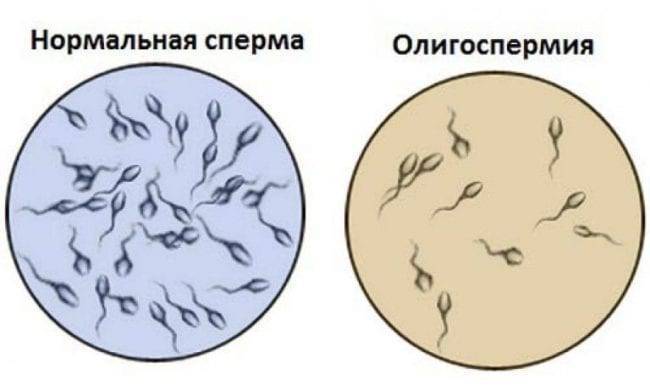
Олигоспермия у мужчин (несостоятельность половых желез).
Объем выработки эякулята в норме считается 1,5–2 мл. При объеме менее 1,5 мл диагностируется олигоспермия. Заболевание поддается консервативному лечению. При 1 и 2 степени после гиперстимуляции желез отмечаются высокие шансы зачатия естественным путем. ЭКО показано при 3 и 4 стадии олигоспермии. Вероятность успешного оплодотворения составляет 50–60%.
Астеноспермия (слабая подвижность сперматозоидов).
В норме эякулят содержит более 50% активных сперматозоидов. При уменьшении этого показателя шансы на зачатие снижаются. Заболевание тяжело поддается медикаментозному лечению. Врачи рекомендуют парам воспользоваться экстракорпоральной методикой. Вероятность положительного результата – 40–50%.
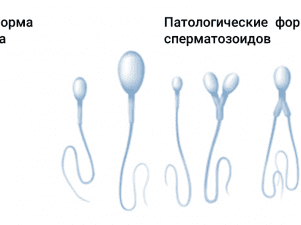
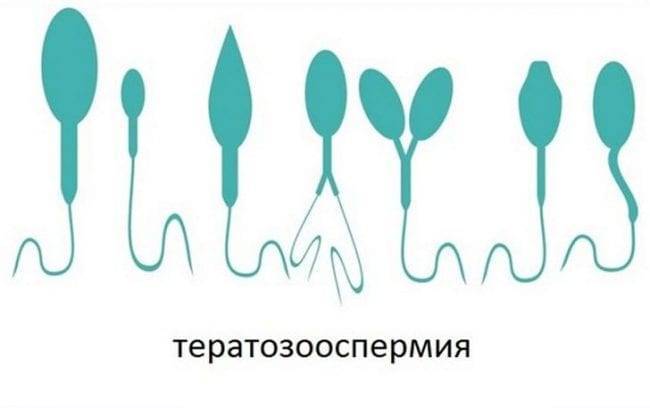
Тератозооспермия.
Диагностируется при наличии в семенной жидкости более 50% патологических сперматозоидов. Чем выше этот показатель, тем меньше шансы наступления беременности естественным путем. Следует понимать, что и ЭКО в этом случае может быть совершенно бесполезным, так как иногда содержание патологических гамет достигает 100% всего объема семенной жидкости.
Возможные проблемы
Как мы и говорили, на первой
неделе беременности по акушерскому методу отсчета, который мы избрали в нашем календаре, фактически беременность не
наступила. Ещё идёт менструальный цикл. После него созревание яйцеклетки, а только потом (через 12-16 дней)
оплодотворение. Поэтому о возможных проблемах первых двух недель говорить нет смысла. Лучше подготовить будущую маму
к возможным проблемам ранних сроков беременности.
Ключевое слово здесь «возможных». Совершенно необязательно
всё перечисленное, или даже часть этого коснётся именно вас. Каждый организм индивидуален.
Высока вероятность, что нижеследующие недуги никак беременную девушку не побеспокоят.

К гипотетическим
проблемам ранних сроков беременности относятся:
- Молочница при
беременности, сопровождающаяся зудом и творожистыми выделениями. - Ранний
токсикоз, сопровождающийся тошнотой по утрам, низким аппетитом и плохим самочувствием. - Замершая беременность, вероятность которой крайне невелика, если
соблюдать все рекомендации специалистов. - Учащенное мочеиспускание,
связанное с тем, что растущая матка давит на мочевой пузырь. - Запоры.
- Самопроизвольный аборт, или выкидыш, который также бывает крайне редко
при соблюдении всех правил на этапе планирования беременности и собственно вынашивания ребенка. - Перепады и резкие изменения настроения.
- Нарушения сна, чувство недосыпа, разбитости и усталости.
Настраивайте себя на позитивную волну. Мы перечислили то, что с некоторой долей вероятности встречается у беременных
женщин на ранних сроках. Осведомлен – значит, вооружен. Рождение здорового ребенка во многом зависит от
положительного настроя и оптимизма будущей мамы!