3 Симптомы кровотечения и ДВС-синдрома
Опасность появления критического состояния, обусловленного нарушением свертываемости крови, возникает у женщин, страдающих следующими заболеваниями:
- малокровием;
- пиелонефритом;
- токсикозом второй половины беременности;
- сахарным диабетом.
ДВС-синдром при эмболии состоит из нескольких стадий, которые приводят к образованию тромбов, нарушению кровообращения, снижению гемоглобина. Молниеносное течение болезни сопровождается резким ухудшением состояния пациентки, появлением страха смерти, развитием агонии в течение нескольких минут.
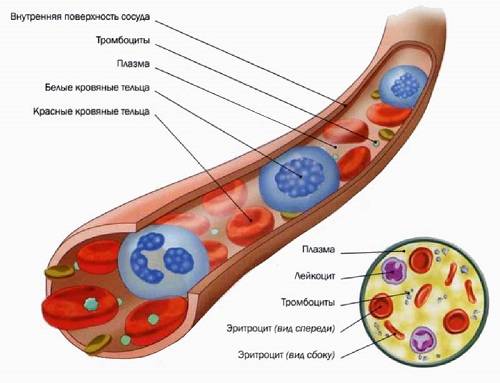
Стертые клинические симптомы проявляются в виде геморрагической сыпи, сильного кровотечения в месте постановки инъекции. Нередко женщина впадает в кому. Возможно появление внутренних кровотечений в жировые ткани и слизистые оболочки. Отмечается резкое уменьшение количества тромбоцитов и их быстрое разрушение. Особенно страдает поджелудочная железа, развивается гастроэнтерит, сопровождающийся образованием язв. В тяжелых случаях присоединяется гнойная инфекция, ухудшающая состояние здоровья пациентки.
Диагностика
- Анализ жалоб (когда появилась боль за грудиной, затрудненное дыхание, озноб, с каким периодом родов связано их возникновение).
- Анализ акушерско-гинекологического анамнеза (перенесенные гинекологические заболевания, оперативные вмешательства, беременности, роды, особенности их течения, исходы и т.д.).
- Общий осмотр беременной, определение ее артериального давления и пульса, пальпация (ощупывание) матки.
- Электрокардиограмма (ЭКГ) – проводится для определения работы сердца матери и обнаружения признаков перегрузки легочных сосудов.
- Определение центрального венозного давления (ЦВД) крови для контроля за гиповолемией (обезвоживание, недостаточное количество жидкости в сосудистом русле).
- Осмотр шейки матки в зеркалах. Врач вводит во влагалище женщины специальные инструменты, помогающие осмотру шейки матки и влагалища. Исследование помогает уточнить причины развития эмболии околоплодными водами.
- Ручное обследование стенок полости матки: врач рукой исследует полость матки для уточнения причины развития эмболии околоплодными водами.
- Лабораторные исследования:
- клинический анализ крови (определение количества основных клеточных элементов крови);
- определение количества тромбоцитов (кровяных пластинок, способствующих формирования тромба (сгустка крови));
- определение количества фибриногена (предшественника белка, способствующего образованию сгустка крови);
- определение Д-димера (продукта разрушения тромбов);
- определение времени свертывания крови и АЧТВ (активированного частичного тромбопластиного времени — времени, за которое образуются сгустки крови после добавления специальных активаторов свертывания (например, хлорида кальция)).
Причины
Предрасполагающими факторами или причинами, которые могут вызвать эмболию околоплодными водами является следующие акушерские патологии:
- Причины эмболии околоплодными водами:
- многоводие
- многоплодная беременность
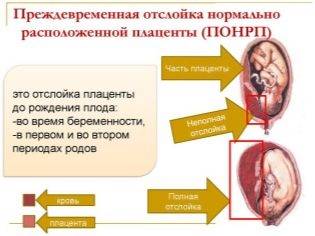
- преждевременная отслойка нормально расположенной плаценты
- аномалии родовой деятельности, в частности дискоординация родовой деятельности или слабость родовой деятельности, которая сопровождается родостимуляцией
- операция кесарево сечение
- высокий боковой надрыв плодного пузыря при беременности
- дородовое или раннее излитие околоплодных вод
- гибель плода в матке
- тазовое предлежание плода
- большое количество родов у женщины
- ригидная шейка матки, мягкие тканей родовых путей
Каковы же пути проникновения околоплодных вод в кровь женщины? Существует несколько таких путей. Первый это так называемый трансплацентарный, то есть когда околоплодные воды через сосуды плаценты при например высоком боковом разрыве плодного пузыря или начавшемся выкидыше, при запоздалом вскрытии плодного пузыря, при многоводии попадают в кровоток матери через сосуды плаценты.
Второй возможный вариант это транстерминальный, то есть через сосуды шейки матки в моменты разрывов шейки матки (2 и 3 степени). Также транстерминальный путь возможен в том случае, если у женщины имеется ригидная шейка матки на фоне бурной родовой деятельности — она часто травмируется, обнажаются вены и это тоже может привести к попаданию околоплодных вод. Шейка матки в конце беременности представляет из себя своеобразное пещеристое тело с очень большим количеством кровеносных сосудов и это тоже способствует возможному попаданию околоплодных вод через сосуды шейки матки.
Третий вариант это попадание через межворсинчатое пространство, например при преждевременной отслойке нормально расположенной плаценты, при предлежании плаценты. Околоплодные воды попадают в кровоток матери через межворсинчатое пространство.
Четвертый путь это собственно попадание при травме и сосудов матки в любом месте, то есть когда нарушается целостность кровеносных сосудов: операция кесарево сечение, разрывы матки — это те акушерские патологии, которые могут повлечь за собой эмболию околоплодных вод.
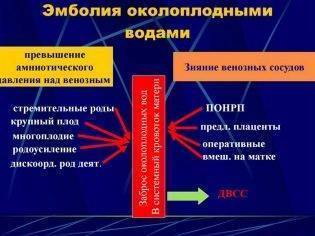
Для того, чтобы околоплодные воды попали в кровоток матери нужны два фактора — это прежде всего нарушение целостности сосудов и повышение внутриматочного давления. Такие неблагоприятные условия возникают при явлениях гиповолемии, которая сопровождает гестозы, сердечно-сосудистую патологию, сахарный диабет, а также у многорожавших женщин.
Что означает термин гиповолемия? Это такое состояние, при котором кровяное русло расширено, а количество циркулирующей крови в этом кровяном русле понижена, то есть тогда снижается общее венозное давление.
С женщины с гиповолемией относятся к группе риска по развитию эмболии околоплодными водами.
Амниотическое давление может превысить венозное, например при стремительных родах, при дискоординированной родовой деятельности, при запоздалом вскрытие плодного пузыря, при крупном плоде, при тазовом предлежании.
Зияние сосудов матки это второе непременное условие для того чтобы околоплодная жидкость попала в кровоток матери. Разрыв кровеносных сосудов происходит прежде всего при преждевременной отслойке при предлежании плаценты и при любом оперативном вмешательстве, будь то кесарево сечение, ручное обследование полости матки или ручное отделение последа.
Патогенез
Механизмы, по которым развивается эмболия околоплодными водами, до конца не ясны. Изначально считалось, что клетки плода и частички амниотической жидкости попадают в венозное русло матери, оттуда через правые отделы сердца – в легочный кровоток, нарушая его. Однако такой материал далеко не всегда находят при микроскопическом исследовании легочной ткани.
Возможные способы попадания антигенов плода и амниотической жидкости в сосуды матери:
- при начавшейся отслойке плаценты по ее краям через открывающееся межворсинчатое пространство;
- при давлении внутри матки, превышающем давление в венах матери;
- через дефекты в сосудах плаценты при ее патологии;
- через поврежденные шеечные сосуды при разрывах шейки;
- при операции кесарева, если разрез будет произведен в области плаценты, либо на головку будет производиться слишком сильное давление через брюшную стенку, или если размер головки будет несоответствовать длине разреза на матке, а также при недостаточном объеме жидкости в кровеносном русле матери (гиповолемии).
Амниотическая жидкость содержит большое количество белков, липидов, гистамина, гормонов, цитокинов, механических примесей, поэтому она является чужеродной для материнского иммунитета. Однако при попадании даже большого количества этой жидкости в вены развитие эмболии произойдет не обязательно. И наоборот, при иммунологических нарушениях даже минимальный объем околоплодных вод может привести к тяжелым последствиям.
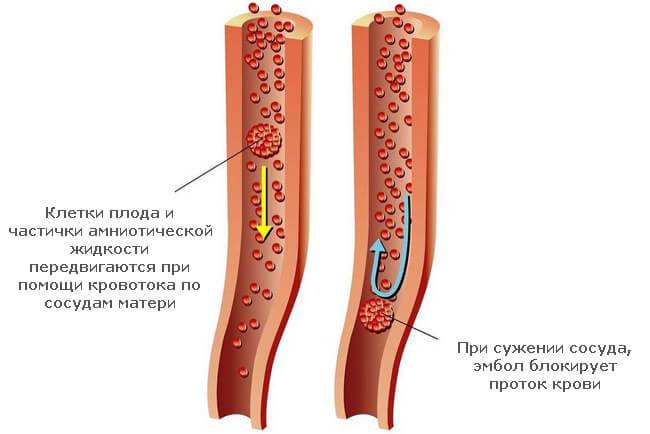
Предполагается, что антигены плода, попадая в материнский кровоток, вызывают ответную реакцию, напоминающую системный воспалительный ответ (SIRS-синдром), сопровождающуюся активацией свертывания крови. Это приводит к распространенному тромбозу мелких сосудов и подавлению активности сердца.
В этой реакции участвуют различные механизмы:
- дегрануляция тучных клеток с выделением гистамина и триптазы (реакция, подобная аллергии);
- активация системы комплемента.
Биологически активные вещества вызывают спазм легочной артерии, повышение в ней давления, нарушение работы правого желудочка. В результате ухудшается кровоток в легких, и замедляется обмен газами между кровью и воздухом. Возникает кислородная недостаточность – гипоксия.
Гипоксия приводит к повреждению капилляров миокарда левого желудочка сердца, что сопровождается нарушением его насосной функции и острым респираторным дистресс-синдромом.
Если на первом этапе пациентку удалось спасти, развивается вторая фаза заболевания – геморрагическая. Она сопровождается атонией матки и массивным маточным кровотечением с одновременным развитием тромбозов в других сосудах.
Таким образом, наибольшим вредоносным эффектом обладают микроскопические примеси околоплодных вод – липиды, слизистые компоненты. Относительно крупные компоненты не могут заблокировать легочный кровоток, однако их присутствие в тканях легких необходимо для морфологического подтверждения диагноза.
Неотложная помощь
При подозрении на амниотическую эмболию немедленно вызывается анестезиолог-реаниматолог и разворачивается операционная. Все неотложные мероприятия должны проводиться под непрерывным мониторированием функций организма. Обязательным условием является установка трёх венозных катетеров (два периферических и один центральный — в ярёмную вену) и катетеризация мочевого пузыря.
Медикаментозное лечение
 Фото: https://pixabay.com/illustrations/pills-medicine-medical-health-drug-3673645/
Фото: https://pixabay.com/illustrations/pills-medicine-medical-health-drug-3673645/
Медикаментозное лечение сводится к восполнению объёма циркулирующей крови (ОЦК) и поддержанию давления, а также остановке кровотечения. Восполнение ОЦК начинается с внутривенного введения кристаллоидных (солевых) инфузионных сред: физ.раствор, раствор Рингера, Стерофундин, Ионостерил. При неэффективности инфузионной терапии подключаются коллоидные жидкости — Альбумин, Гидроксиэтилированный крахмал, модифицированный желатин. Массивная кровопотеря, приводящая к развитию ДВС-синдрома сопровождается истощением плазменных факторов свёртывания крови, поэтому на пике шока требуется переливание свежезамороженной плазмы.
Кровопотеря, сопровождающаяся нестабильной гемодинамикой (прогрессирующее снижение артериального давления, тахикардия, анурия — отсутствие мочи), а также снижением концентрации гемоглобина ниже 70 г/л, требует переливания компонентов крови.
Если кровотечение продолжается во время операции, то оптимальным методом восполнения крови является интраоперационная аппаратная реинфузия. Суть процедуры заключается в следующем: кровь пациентки из раны собирается в специальный аппарат, где удаляются сгустки крови и посторонние тканевые элементы, а затем внутривенно переливается пациентке. Такой способ позволяет снизить риск возможных осложнений от гемотрансфузии.
Однако, если реинфузии для коррекции анемии недостаточно, либо кровотечение небыло вызвано хирургическим вмешательством, проводится гемотрансфузия донорскими компонентами крови. Восполнение ОЦК продолжается до стабилизации гемодинамики.
Ведущие мировые акушерские и анестезиологические ассоциации рекомендуют к использованию в лечении кровотечения препараты на основе факторов свёртывания крови (Коагил-VII, НовоСэвен). Также для обеспечения гемостаза используется препараты транексамовой кислоты (Транексам), которые препятствуют разрушению тромбов в повреждённых сосудах.
Учитывая, что компоненты амниотической жидкости являются чужеродными для материнского организма и могут привести к развитию анафилактического шока, пациенткам вводятся гормональные препараты — глюкокортикостероиды (Преднизолон, Дексаметазон, Гидрокортизон и др.).
С целью поддержания артериального давления на оптимальном уровне могут вводиться препараты Эфедрин, Допамин, Добутамин.
Когда критическое состояние купировано, дальнейшее лечение и наблюдение продолжается в палате интенсивной терапии и сводится к коррекции метаболических нарушений.
Операция
Если эмболия околоплодными водами случилась во время естественных родов, а купировать опасное осложнение не удалось, то роды заканчивают экстренной операцией кесарева сечения, при этом все неотложные мероприятия продолжаются в операционной.
Основная задача хирургического лечения сводится к остановке кровотечения. Одним из методов является перевязка подвздошных артерий, благодаря чему ограничивается поступление крови в матку, а соответственно, уменьшается кровопотеря. Но такая манипуляция требует соответствующей квалификации хирурга, определённого технического оснащения и запаса времени.
Однако чаще всего приходится прибегать к экстирпации матки — полному удалению органа вместе с шейкой. Технически такая операция позволяет как можно быстрее и полностью остановить акушерское кровотечение.
 Фото: https://pixabay.com/photos/surgery-hospital-doctor-care-1822458/
Фото: https://pixabay.com/photos/surgery-hospital-doctor-care-1822458/
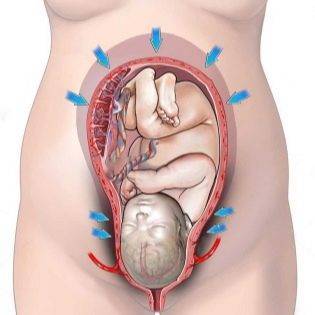
Как воды попадают в кровь
Воды в течение беременности находятся внутри плодного пузыря и покидают его обычно уже в первом этапе родовой деятельности, когда схватки достигают пика. Может быть и преждевременное отхождение вод, но в любом случае, на любом сроке есть риск, что часть амниотической жидкости при разрыве плодного пузыря может попасть в кровеносное русло.
Врачам удалось установить, что риск акушерской эмболии существенно повышается, если плодные оболочки рвутся выше внутреннего зева матки. У большинства женщин разрыв происходит в области внутреннего зева, и воды получают возможность сразу вытекать, не скапливаясь и не проникая в межклеточное пространство.
Если головка плода уже вставилась в область зева, и малыш готов покинуть матку, роды идут полным ходом, разрыв оболочек может быть патологическим — в этом случае края оболочки уходят выше, воды попадают в межворсинчатое пространство, и эмболия развивается после того, как отойдут так называемые передние воды.
Попасть в кровоток женщины воды могут через поврежденные сосуды плаценты, например, при ее преждевременной отслойке, а также через сосуды, питающие шейку матки, если она претерпевает разрывы в родах. Еще один путь, по которому воды могут попасть в кровь, — это любое повреждение матки, например, разрыв тела матки или проведение операции кесарева сечения.
Учитывая, что основной риск представляют высокое давление внутри матки при активной родовой деятельности и открытость кровеносных сосудов при повреждении, в группу риска по акушерской эмболии попадают:
- роженицы с многоплодной беременностью;
- женщины, рожающие крупного малыша, вес которого, по предварительным врачебным оценкам, составляет более 4, 5 килограммов;
- женщины с диагностированным многоводием;
- роженицы при естественных родах с тазовым предлежанием плода;
- женщины при чрезмерной стимуляции родов;
- роженицы, родовая деятельность которых проходит слишком быстро, стремительно;
- женщины, которые рожают малыша с диагностированной до родов гипоксией и наличием мекония в амниотической жидкости.
Повышены риски внезапной эмболии в родах у женщин с сахарным диабетом, преэклампсией, пороками сердца, отсутствием эластичности сосудов, например, на фоне тромбоза и риска тромбоэмболии. Нередко патология развивается у женщин, которые до этого рожали много и часто, — кровеносные сосуды матки и их эластичность у них снижены. Риск попадания в кровеносное русло вод есть и при искусственном прерывании беременности, особенно если аборт проводится плодоразрушающим методом.

Профилактика
К сожалению, каких-то специфических методов профилактики эмболии и тромбоза околоплодными водами не существует. В условиях женских консультаций необходимо в каждом конкретном случае оценивать риск и проводить мероприятия, направленные на предотвращение развития отеков нижних конечностей, гестоза и лечение сопутствующих соматических заболеваний беременной женщины.
Соблюдение беременной женщиной определенного распорядка дня, сбалансированное питание, занятия лечебной физкультурой и плаванием, будут надежными профилактическими мероприятиями тромбоза и эмболии. Предотвратить отек ног можно используя специальный компрессионный трикотаж, а так же народные мочегонные средства.
Во время родов акушерке и врачам необходимо внимательно следить за развитием родовой деятельности и в случае необходимости предпринимать адекватные действия. Вовремя следует определяться с тактикой ведения родов и обезболиванием. Для подготовки шейки матки к родам следует использовать только физиологические методы. Препараты для стимуляции родовой деятельности лучше применять строго по показаниям и в дозировках, оправданных для каждого конкретного случая. Следить за сроком отделения последа и целостностью плаценты.
Эмболия амниотическими, околоплодными водами при беременности смертельно опасна. Прогноз и сроки выздоровления будут зависеть от того, как быстро был поставлен диагноз и как быстро были начаты реанимационные мероприятия.
Http://womanadvice. ru/emboliya-okoloplodnymi-vodami
Http://otekam. net/beremennost/emboliya-okoloplodnymi-vodami. html
Стандартные методы лечения
Эмболия околоплодными водами является неотложной медицинской ситуацией. Лечение агрессивное и поддерживающее. Для лечения пострадавших лиц необходима команда специалистов. В эту группу войдут:
- специалисты по управлению болью и уходом за пациентами до, во время и после операции (анестезиологи);
- врачи, специализирующиеся на беременности, родах и репродуктивной системе женщины (акушеры);
- акушеры, специализирующиеся на охране здоровья матери и плода (специалисты по материнско-плодовой медицине);
- врачи, которые специализируются на диагностике и лечении заболеваний крови (гематологи);
- врачи, специализирующиеся на лечении критически больных пациентов (врачи-интенсивисты).
Конкретные терапевтические процедуры и вмешательства могут варьироваться в зависимости от многочисленных факторов, таких как:
- тяжесть расстройства;
- наличие или отсутствие определенных симптомов;
- находится ли пациент в сознании, дышит и т. д.;
- возраст человека и общее состояние здоровья;
- здоровье и состояние плода;
- и другие факторы.
Первоначально врачи будут работать над стабилизацией дыхания и работы сердца женщины. Если пострадавшая женщина находится без сознания, она может получить сердечно-легочную реанимацию (СЛР). Пораженная женщина может получать дополнительный кислород, чтобы восполнить недостаток кислорода в крови или тканях. Для этого может потребоваться установка дыхательной трубки для облегчения дыхания и использование аппарата для облегчения дыхания (механическая вентиляция).

Иногда врачи вставляют небольшую тонкую трубку, называемую катетером, в основную артерию легких (катетер легочной артерии). Этот катетер можно использовать для контроля артериального давления. Центральный венозный катетер может быть помещен в большую вену и использоваться для доставки лекарств, забора крови, переливания крови или для подачи жидкости или питательных веществ.
Некоторые женщины могут получать лекарства для улучшения работы сердца или уменьшения накопления жидкости в легких или вокруг сердца. Лекарства, которые вызывают сужение кровеносных сосудов, называются вазопрессорами, могут применяться для лечения пониженного кровяного давления (гипотензии) и улучшения выкачивания крови (сердечного выброса). Лекарства, которые изменяют скорость или силу мышечных сокращений, называемые инотропными препаратами, также могут быть предоставлены для улучшения сердечного выброса. Также могут быть назначены медикаменты для поддержания мышечного тонуса матки. Иногда наблюдается потеря мышечного тонуса, называемая атонией матки.
Некоторым женщинам потребуется переливание крови, чтобы заменить потерянную кровь и заменить факторы свертывания крови, которые необходимы для свертываемости крови. Большинству пациентов требуется активация специфических для больницы протоколов массивного переливания, поскольку женщинам, перенесшим анафилактоидный синдром беременности, требуется многокомпонентная терапия.
Ранние роды необходимы для здоровья плода. Уменьшение аорто-кавальной компрессии может улучшить реанимацию матерей.
Психосоциальная поддержка всей семьи также важна. Некоторые женщины переживают эмболию околоплодными водами без каких-либо долгосрочных осложнений этого состояния. Однако существует риск долговременных осложнений, включая неврологические проблемы, из-за недостатка кислорода в мозге.
Что происходит
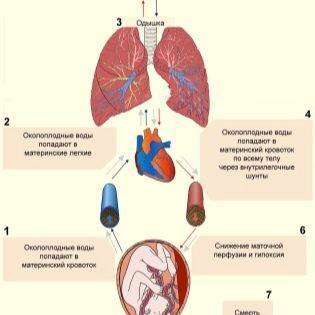
Как воды могут попасть в кровь, вы теперь знаете. Но может возникнуть вопрос, а что происходит дальше, почему это попадание так опасно. В водах есть чешуйки эпителия, волосы-лануго, от которых дети избавляются еще внутриутробно, первородная смазка. Такой состав легко приводит к закупорке мелких сосудов. Кровоток в них нарушается, поскольку появляется механическое препятствие току крови.
В ответ на нарушение работы мелких сосудов, более крупные претерпевают рефлекторный спазм. Нарушается малый круг кровообращения, страдают легочные капилляры, женщина начинает испытывать сильнейшее кислородное голодание, поскольку вентиляция легких нарушается.
Растет давление в легочной артерии и правом желудочке сердца. Это приводит к перегрузке, и стартует острая недостаточность правого желудочка. Уменьшается сердечный выброс, падает артериальное давление. Возникает коллапс.
Одновременно с этим иммунные тела, которые есть в водах и которые эффективно защищают малыша от инфекций, начинают вызывать сильнейшую аллергическую реакцию у женщины. Развивается сильнейший анафилактический шок.
В довершение открываются кровотечения, в крови наблюдается очень низкое содержание фибрина, тромбоцитов, остальные факторы свертываемости истощены. Сначала, пока протекали первые изменения кровотока, факторы были слишком активны, и образовалось большое количество тромбов, особенно много их обычно в легких. На финальной стадии кровь уже не может сворачиваться, не исключена сопутствующая эмболия легочной и других артерий ранее образованными кровяными сгустками.
Если воды поступают в кровоток постепенно, малыми количествами, все протекает не так резко, и легкие в целом справляются, как и сердце, а потому стадии шока часто удается избежать, однако обильных коагулопатических кровотечений избежать невозможно даже в этом случае.
Лечение
Терапия проводится в отделении реанимации. Протокол лечения эмболии околоплодными водами включает следующие процедуры:
- Кислородная терапия для поддержания нормального газового состава крови, при необходимости – интубация трахеи и искусственная вентиляция легких.
- При остановке дыхания или сердцебиения – сердечно-легочная реанимация, при отсутствии эффекта от реанимационных мероприятий – немедленное кесарево сечение для спасения ребенка.
- Введение кристаллоидных растворов, продуктов крови, препаратов для повышения давления.
- Контроль количества вводимой жидкости (не более 20 мл/кг); ее избыток может привести к перегрузке сердца и спровоцировать инфаркт миокарда правого желудочка.
- Катетеризация мочевого пузыря, если она не была проведена ранее.
- При нестабильных показателях пульса и давления необходима катетеризация легочной артерии.
- Непрерывный контроль над состоянием плода; при гибели матери операция кесарева сечения показана, если срок беременности составляет не менее 23 недель.
- Ранняя оценка состояния свертываемости крови и проведение необходимых переливаний тромбоцитарной массы, свежезамороженной плазмы, криопреципитата и т. д.
- Применение современного средства для коррекции нарушений свертывания крови – активированного эптаког-альфа (рекомбинантного VIIIа фактора свертывания крови), который вводится однократно и предотвращает опаснейшую вторую фазу болезни.
Искусственная вентиляция легких назначается в таких случаях:
- остановка сердца;
- частота дыхания менее 8 в минуту;
- нарушение сознания вследствие гипоксии;
- усталость дыхательных мышц;
- усиливающаяся синюшность и потливость кожи;
- учащающееся сердцебиение;
- признаки отека легких.
В случае, когда масочная вентиляция невозможна, реаниматолог выполняет рассечение трахеи – крикотиреотомию, и через полученный разрез вводит интубационную трубку.
Если в результате лечения самочувствие больной улучшилось, признаков нарушения свертываемости крови нет, то роды можно вести естественным путем при непрерывном наблюдении. При развитии коагулопатии показана немедленная операция.
После устранения угрозы жизни матери рекомендуется консультация невролога для ранней диагностики проявлений неврологического дефицита, то есть мозговых нарушений. За состоянием родившегося ребенка тщательный контроль осуществляет врач-неонатолог.
Хирургическое лечение – немедленное кесарево сечение у женщин, не реагирующих на реанимационные мероприятия.
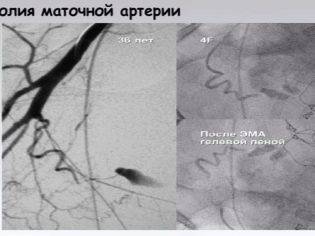
В литературе имеется сообщение о двух случаях успешной эмболизации маточных артерий с обеих сторон, которая проводилась при атоническом маточном кровотечении. В результате прекращения кровоснабжения матки потеря крови останавливалась, и пациентки выживали.
Из медикаментозных средств назначаются такие группы препаратов:
- вазоконстрикторы, использующиеся для поддержания безопасного уровня АД;
- инотропные средства для улучшения сократимости сердца;
- глюкокортикостероиды, показанные в связи с аллергической природой болезни;
- утеротонические средства для прекращения послеродового кровотечения.
У всех пациенток применяются следующие препараты:
- Допамин;
- Норэпинефрин;
- Гидрокортизон;
- Преднизолон;
- Добутамин;
- Левосимендан;
- Милринон.
Предложены некоторые новые подходы к лечению тромбоэмболии околоплодными водами. В частности, дыхание азотно-водородной смесью может использоваться для лечения правосторонней сердечной недостаточности и легочной гипертензии.
При лечении тяжелой гипоксии и левосторонней сердечной недостаточности продемонстрирована эффективность интрааортальной контрпульсации с помощью раздуваемого баллона, помещенного в ее просвет. Однако такой метод считается экспериментальным и не рекомендуется в обычной клинической практике.
При невозможности остановить маточное кровотечение нужно в экстренном порядке решать вопрос об удалении матки – гистерэктомии.
Об эффективном лечении говорят при соблюдении таких условий:
- восстановились нормальные значения давления и сердцебиения;
- проведено родоразрешение;
- отсутствует маточное или другое кровотечение;
- нет потребности в искусственной вентиляции легких.
После этого женщина переводится в палату интенсивного наблюдения, ей рекомендуется диета 0-1 на 1 день. Затем ее можно перевести в общую палату, постепенно расширяя питание и режим. Кормление ребенка грудью не запрещается, но часто бывает невозможно из-за плохого неврологического состояния новорожденного. Больной назначаются бета-лактамные антибиотики.
4 Неотложная помощь
Все экстренные процедуры проводят в отделении реанимации. При внезапной остановке сердца показан непрямой массаж. Если больную удалось вывести из критического состояния, лечение продолжают по следующей схеме:
- устраняют причины, вызвавшие кардиогенный шок,
- продолжают борьбу с нарушением свертываемости крови.
Внутривенно вводят растворы для коррекции состава крови, а также переливают плазму. Нередко назначают гормоны, стабилизирующие общее состояние пациентки.
После проведения реанимационных мероприятий берут на анализ кровь из вены, смывы из трахеи, мокроту для установления наличия следов околоплодной жидкости.
Кроме того, назначают лечение увлажненным кислородом, вводят препараты, предотвращающие развитие аллергического шока. Как правило, пациентку переводят в операционную для родоразрешения. По медицинским показаниям проводят терапию антибиотиками и контролируют работу сердца, почек, легких. Одновременно вводят физиологический раствор, плазмозаменители, желатин для коррекции электролитного баланса.
В случае дальнейшего снижения артериального давления больной назначают следующие препараты:
- Допамин;
- Эфедрин;
- Фенилэфрин.
Основная цель реанимационных мероприятий в этот период — не допустить летального исхода, вызванного эмболией.
Для дальнейшей борьбы, направленной на предотвращение образования тромбов, врач назначает препараты:
- Гепарин;
- Гемодез;
- Но-шпа;
- Реопологлюкин.

В процессе проведения реанимационных мероприятий необходимо оказывать помощь не только матери, но и новорожденному для профилактики кислородного голодания
Внимание уделяется состоянию легких и бронхов, кожи и слизистых оболочек ребенка
Следует помнить о том, что своевременная постановка диагноза и эффективное лечение эмболии — залог сохранения жизни матери.