Как растет уровень
Во время ЭКО в матку переносится эмбрион, зачатие которого произошло invitro, т. е. в пробирке. Возраст подсаживаемого зародыша отсчитывается от момента зачатия, и зависит от того, какую технологию применяют в конкретной клинике.
Однако исследования показывают, что при переносе пятидневок, т. е. эмбрионов в возрасте пяти дней, вероятность наступления беременности возрастает. В более раннем возрасте не всегда можно определить, будет ли развиваться эмбрион.
Вероятность успеха при ЭКО не превышает 50%, даже если процедура прошла безупречно, а женщина в течение времени ожидания вела предписанный врачом спокойный образ жизни, отсчитывая дни по календарю. И это не вина технологии. При естественном зачатии также выживают не все эмбрионы, а у женщины в случае их гибели наступает менструация в положенный срок.
Поэтому при ЭКО в полость матки переносят не одного, а нескольких эмбрионов. С совершенствованием технологии их количество сократилось до 2–3. Но во время проведения оплодотворения invitro формируется большее количество эмбрионов. Оставшихся подвергают замораживанию на случай, если попытка ЭКО не принесет желаемого результата и будет принято решение его повторить.

При подготовке к повторному ЭКО эмбрионов бережно размораживают, в течение нескольких минут повышая температуру до нормальной. Затем эмбриолог оценивает их состояние и жизнеспособных готовит к переносу. Эту процедуру называют криопереносом. По статистике, только 10% эмбрионов не имеют живых клеток после размораживания.
Если овуляция у женщины наступает естественным путем, то для определения оптимальной даты повторного ЭКО проводят несколько УЗИ, позволяющих следить за ростом фолликула в яичнике и формированием эндометрия в матке. Далее проводится тест на овуляцию и небольшая медикаментозная поддержка, создающая оптимальные условия для имплантации и развития зародыша. Эмбрион переносят на 3 или 5 день после овуляции – это зависит от его возраста.
Но не всегда у женщин, обращающихся к помощи ЭКО, возможно наступление естественной, или, как говорят врачи, спонтанной овуляции. В этом случае ее наступление стимулируют при помощи заместительной гормональной терапии. Пациентке вводят необходимые гормоны, отслеживая толщину эндометрия и созревания фолликула при помощи УЗИ. Если удается достичь овуляции, то проводят перенос или криорепенос на 3–5 сутки. При ее отсутствии отсчет ведут от дня назначения прогестерона.
Иногда анализы фиксируют сначала рост ХГЧ, а затем его снижение. Никаких признаков наступившей беременности женщина не чувствует, а менструация начинается после небольшой (примерно на неделю) задержки, и часто бывает болезненной и более обильной, чем обычно. Такую беременность называют биохимической.
Каким бы способом не наступила беременность, после прикрепления плодного яйца к стенке матки начинается выработка ХГЧ. Уровень гормона увеличивается буквально каждый день, позволяя уже через несколько суток сделать тест на беременность. Конечно, делать его на второй день после ЭКО не имеет смысла, поскольку количество ХГЧ в крови или моче еще слишком мало.
Если на 14 день ДПП уровень ХГЧ показывает ниже 5 мЕд/мл, это означает, что беременность не наступила. Результат до 25 мЕд/мл считается сомнительным и требует дополнительной проверки.

Рекомендации
После совершения эмбриопереноса женщина получает лист или таблицу назначений и рекомендаций, которые помогут ей создать наиболее благоприятные условия для имплантации малышей (малыша). Коренным образом что-то изменить в тонких клеточных процессах, которые происходят внутри ее матки, женщина, конечно, не может. Но создать оптимальные условия для достижения эффекта, она обязана.
Соблюдайте постельный режим в течение 1-2 дней после переноса. Не залеживайтесь в постели надолго, поскольку это может привести к нарушению кровообращения органов малого таза.
Не поднимайте тяжести, исключите интенсивные тренировки, бег, прыжки, любую тяжелую физическую работу.
Не соприкасайтесь с химикатами, ядами, красками и лаками, бензином, ацетоном.
Питайтесь сбалансированно и достаточно. Предпочтительным после переноса считается рацион, богатый белками.
Соблюдайте режим приема медикаментов. После переноса зародышей очень часто назначается прогестероновая терапия
Это важно для увеличения шансов на имплантацию и сохранение беременности на самых ранних сроках.
Остерегайтесь вирусных инфекций. Если на улице холодное время года, возьмите больничный (такая возможность существует) и исключите посещение крупных магазинов, рынков, поездки на общественном транспорте, чтобы свести к минимуму риск заразиться гриппом или ОРВИ, которые на данном этапе могут оказать гибельное воздействие на зародыш, даже если он сможет имплантироваться.
Не принимайте никаких медикаментов, если на них не давал согласия ваш лечащий врач
Не существует безобидных обезболивающих или жаропонижающих средств. На любой препарат обязательно нужно спрашивать разрешение.


- Не занимайтесь сексом. При сексуальном возбуждении и организме гладкая мускулатура матки сокращается, матка приходит в тонус, меняется интенсивность кровоснабжения главного женского репродуктивного органа. Тонус с большой вероятностью будет препятствовать имплантации плодного яйца.
- Исключите прием алкоголя, не курите.
- Не нервничайте. Спокойствие имеет огромное значение, ведь гормоны стресса блокируют половые гормоны, а нормальный эндокринный фон — залог успешности протокола ЭКО. Исключите ссоры и конфликты, переживания по поводу беременности, не стоит покупать аптечные тесты и начинать тестироваться уже через сутки после переноса эмбрионов. Это не даст верного результата, но станет причиной тяжелого психологического состояния, которое сейчас совсем не нужно.


Врачи даже в самых оптимистических случаях не дают определенных прогнозов. Среднестатистическая вероятность наступления беременности после ЭКО — 30-45%.
Важен и возраст женщины, и состояние ее здоровья, и причины, по которым она обратилась за помощью к репродуктологу.

О том, как вести себя после переноса эмбрионов, рассказывают специалисты в следующем видео.
- ЭКО
- Подготовка
- Анализы
- Признаки беременности
- Тест
- Развитие эмбриона
- Статистика
- ЭКО-дети
медицинский обозреватель, специалист по психосоматике, мама 4х детей
>
Возможные осложнения
Эмбриоперенос редко вызывает какие-либо осложнения. Если манипуляция проведена опытными врачами, все должно пройти без негативных последствий для организма женщины. Очень редко регистрируются врачебные ошибки, связанные со слишком быстрым введением эмбрионов, а также с ранением концом катетера слизистых оболочек матки.

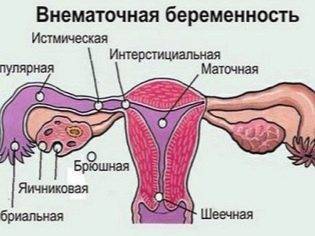
Нельзя не учитывать таких возможных осложнений, как внематочная беременность – трубная или шеечная. После введения эмбрионов они несколько дней находятся «в свободном полете», свободно плавая в матке, а потому не исключено их попадание в фаллопиеву трубу или шейку матки. Если имплантация состоится вне маточной полости, беременность обречена на прерывание – шансов выжить у зародышей нет, а для матери внематочное расположение эмбрионов может быть смертельно опасно. после ЭКО наступает в 1-2% случаев. При этом примерно в половине этих случаев регистрируется гетеротипическая внематочная беременности, при которой один эмбрион прикрепляется правильно – в матке, а другой – в трубе или перешейке.
Вероятность инфицирования матки при введении и развитие воспалительного процесса после него составляет не более 0,02%.

Может ли женщина почувствовать удачную имплантацию после ЭКО
Первые признаки беременности после ЭКО, согласно утверждению многих представительниц слабого пола, можно уловить уже через день после подсадки эмбрионов. Однако такие ощущения и предположения не имеют четкого медицинского объяснения. Поэтому слепо доверять им нельзя. Медики предполагают, что странности в самочувствии связаны с самой процедурой переноса и вовсе не означают успешную имплантацию.

К тому же пациентка в этот период подвергается серьезной гормональной терапии, что также может повлиять на состояние здоровья и спровоцировать появление необычных симптомов. Есть единственное логическое объяснение первым признакам беременности после переноса эмбрионов: симптомы могут быть остаточными после инъекции ХГЧ. Обычно женщин беспокоит боль, изменение в состоянии молочных желез, странные выделения, недомогание, тошнота и повышенная температура тела.
Состояние после криопереноса у женщин практически такое же, как и в обычном протоколе ЭКО, принципиальных отличий нет. Самочувствие пациентки зависит от индивидуальных показателей здоровья и переносимости лекарственных средств, используемых после посадки. Чтобы понимать, может ли женщина почувствовать состоявшееся зачатие, необходимо знать, что происходит в ее организме в течение двух недель до проведения теста на беременность:
- 1 день – может болеть живот и поясница;
- 2 день – к тянущим ощущениям может добавиться вздутие кишечника, нарушение пищеварительной функции;
- 3 день – может слегка повыситься температура тела, но при показателе 37,5 и выше следует перестраховаться и обратиться к врачу;
- 4 день – живот болеть уже не должен, может лишь немного тянуть. Без врачебных рекомендаций не следует принимать любые препараты;
- 5 день – создается иллюзия какого-то процесса в области лобка;
- 6 день – живот тянет, как перед критическими днями (примерно в этот момент эмбрион внедряется в стенку матки, а если этого не происходит, то погибает);
- 7-8 день – могут (но не должны) появиться мажущие выделения, являющиеся признаком удачного переноса или началом нового месячного цикла;
- 9-10 день – при переносе пятидневок тест на беременность после ЭКО уже может показать слабоположительный результат, однако отрицательный тоже не является гарантом отсутствия беременности;
- 13-14 день – могут появиться первые достоверные признаки беременности, основным из которых будет положительный результат ХГЧ.
Когда делать тест на беременность после ЭКО
Медики, которые занимаются вопросами ЭКО, единодушно сходятся во мнении, что тест после переноса эмбрионов делать нужно не ранее, чем через две недели после процедуры. К этому времени все искусственные гормоны «выйдут» из организма женщины, и домашняя диагностика будет достоверной: тест отреагирует на концентрацию только того ХГЧ, который выделяет прижившийся плод.
Однако женщины, которые так долго шли к заветной цели, часто не в состоянии выдержать столь долгий, по их мнению, срок, и начинают диагностику заранее. Делать это чаще всего бессмысленно, однако некоторые из будущих мам утверждают, что видели заветную вторую полоску еще до указанного врачами срока. Рассмотрим, насколько такая ситуация возможна, а также всегда ли она правдива.
Какой результат покажет тест
После переноса эмбрионов тест на беременность может показать три результата:
- Положительный;
- Слабоположительный (полоска-призрак);
- Отрицательный.
При этом все три значения могут меняться каждый день после подсадки. Так, успешно прижившиеся «пятидневки» у одной женщины могут проявить себя уже на 9 день или на 10 день, тогда как у других будущих мам положительный результат появиться лишь на 13 день. Все эти, на первый взгляд, противоречия объяснимы особенностями конкретного женского организма, а также скоростью внедрения эмбриона в маточную полость.
 К тому же не стоит забывать, что после ЭКО тест так же, как и при обычном зачатии, имеет возможность отреагировать на беременность только при определенной концентрации ХГЧ в моче. Поэтому если яйцеклетка закрепилась в матке чуть позже предполагаемого срока, то и количество гормона еще не достигло такого уровня, чтобы его засек тест даже на 10 день после переноса эмбрионов. Следовательно, столь ранняя диагностика не информативна. Ведь если на 11 день после переноса эмбрионов тест отрицательный, это не исключает появления второй полосы на нем к 14 стукам.
К тому же не стоит забывать, что после ЭКО тест так же, как и при обычном зачатии, имеет возможность отреагировать на беременность только при определенной концентрации ХГЧ в моче. Поэтому если яйцеклетка закрепилась в матке чуть позже предполагаемого срока, то и количество гормона еще не достигло такого уровня, чтобы его засек тест даже на 10 день после переноса эмбрионов. Следовательно, столь ранняя диагностика не информативна. Ведь если на 11 день после переноса эмбрионов тест отрицательный, это не исключает появления второй полосы на нем к 14 стукам.
Отдельно нужно остановиться на слабоположительном результате, когда на 8-13 день после переноса тест показывает едва видимую вторую полосу. Такое развитие событие может быть связано с двумя причинами:
- Внематочная беременность при ЭКО;
- Позднее прикрепление эмбриона.
Первая причина крайне опасна, поэтому если в течение нескольких дней слабая полоса не станет ярче, а у женщины начнутся болевые ощущения, нужно немедленно обратиться к гинекологу, пройти УЗИ, чтобы исключить развитие плода вне полости матки.
Может ли тест ошибаться на 14-16 день
Тест на беременность после ЭКО может ошибаться. Его ложные показатели связаны с 3 причинами:
- Бракованное приспособление;
- «Химическая беременность» (на момент проведения тестирования эмбрион пытался внедриться в полость матки, но у него по каким-то причинам это не получилось: зачатие сорвалось);
- Из-за того, что женщина перед процедурой ЭКО принимает много гормональных препаратов, в ее организме сконцентрировались искусственные гормоны. На них и отреагировал тест.
Мы уже упоминали о том, что результаты при тестировании в домашних условиях можно рассматривать как информативные только на 14 день после подсадки. Если первый тест сделан раньше, например, на 12 день, его результат требует подтверждения повторным тестированием или анализом крови на ХГЧ.
Однако недостоверные данные при тестировании получают и на более поздних сроках. В результате химической беременности положительного результата, зафиксированного тестом, можно не получить после лабораторных исследований. В этом случае говорить об ошибке домашнего приспособления было бы неправильно: на момент проведения теста эмбрион действительно был готов прикрепиться к маточной полости, однако что-то ему помешало и возможное зачатие прервалось.
Хочется подчеркнуть, что любой результат, который на 14 день показал тест, требует подтверждения анализом крови и УЗИ-диагностикой, которые проводятся в условиях клиники.
Техника проведения
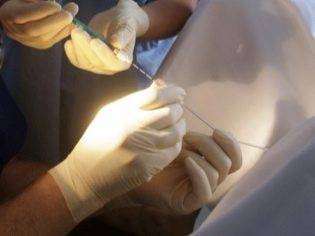
Сама процедура эмбриопереноса не должна пугать женщину – это не больно, не страшно и не долго. Проводится манипуляция в стерильных условиях, в той же малой операционной, где у женщины производили забор яйцеклеток. Перед процедурой пациенткам обычно предлагают принять седативный препарат, чтобы успокоиться и справиться с волнением. От него можно и отказаться, ведь болевых ощущений не будет.
Перед началом с семейной парой или самой женщиной согласуют вопрос о количестве переносимых зародышей и решают, что делать с остальными, если остаются «лишние». Женщина по закону может распорядиться ими на свое усмотрение.

Вариантов несколько:
- дать согласие на криоконсервацию и длительное хранение в криобанке (может пригодиться, если протокол будет неудачным и беременность не наступит, а также через несколько лет после удачного протокола, если захочется еще ребенка);
- отдать эмбрионы в качестве донорских криобанку клиники для использования в программах других бесплодных пар, нуждающихся в донорском материале;
- отдать эмбрионы на нужды науки для изучения и опытов;
- утилизировать зародыши путем оставления их без внимания до естественного прекращения развития.
Любое решение пациентки документируется и подписывается ею лично. После этого женщину провожают в операционную, размещают на гинекологическом кресле и проводят первичную обработку наружных половых органов.
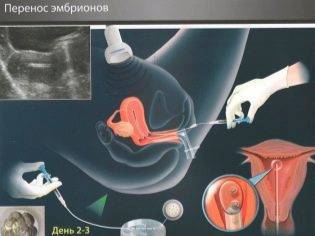
Эмбрионы будут введены в полость матки через тонкий полимерный катетер, который введут через цервикальный канал внутри шейки матки. Процесс это не очень приятный, но не болезненный. Материал катетеров не является токсичным и никак не навредит эмбрионам.
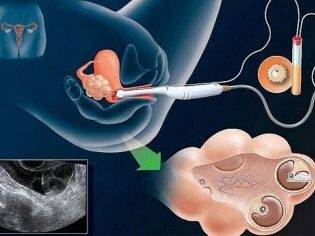
После введения катетеров эмбриолог передает врачу-репродуктологу шприц емкостью 1 мл с определенным количеством эмбрионов в питательном растворе
Шприц осторожно подсоединяется к наружному концу катетера и его содержимое медленно вводят в полость матки
Важно, чтобы имело место именно медленное и осторожное введение
Весь процесс контролируется посредством абдоминального ультразвукового датчика. Это позволяет видеть расположение катетера внутри маточной полости
Важно, чтобы катетер достигал дна матки (верхней ее части), но ни в коем случае не касался эндометрия, чтобы не травмировать слизистые оболочки
Катетер после введения осторожно вынимают и сразу посещают под микроскоп, чтобы исключить ситуацию, при которой в нем могли остаться эмбрионы. В тяжелых случаях могут использоваться двухпросветные катетеры, при этом в вену вводят препараты-спазмолитики, которые не допустят спонтанных сокращений матки
В тяжелых случаях могут использоваться двухпросветные катетеры, при этом в вену вводят препараты-спазмолитики, которые не допустят спонтанных сокращений матки.
Процедура занимает около пяти минут. После этого женщине рекомендуется оставаться в горизонтальном положении около 40 минут, потом ей разрешается встать и отправиться домой.

Нормы
ХГЧ выявляется и в моче, и в крови. Причем современные тест-полоски настолько чувствительны, что улавливают даже маленькое содержание гормона, а цифровые тесты могут определить не только наличие беременности, но и срок: 1–2, 2–3 или 3+.
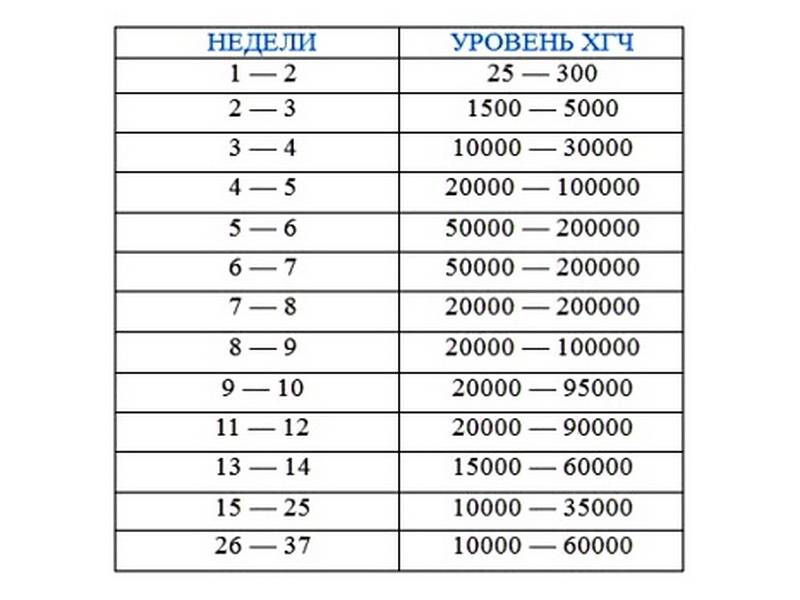
Что касается ХГЧ в крови, то в общем случае он должен быть на уровне, соответствующем таблице – минимальном, среднем или максимальном. Для удобства в таблице приводятся показатели по ДПП – дням, прошедшим после переноса эмбриона: на 8, 9, 11, 15, 17 и так далее. Значений для 3, 4 и вплоть до 6 дня в таблице нет.
Но уже с 7 дня уровень гормона в крови быстро растет. Если 45 мЕд/мл является максимально допустимым показателем на 11 день, то если ХЧЧ равен 45 на 12 день, это уже среднее показание.
На 16 день среднее значение ХГЧ достигает 260 мЕд/мл, минимальное – 68, а максимальное – 400. К 18 дню показатели увеличиваются до 650, 220 и 840, соответственно, к 19 дню среднее значение вырастает до 980, минимальное – до 370, максимальное – до 1300 мЕд/моль.
Имея под рукой таблицу, подвергнутое расшифровке значение ХГЧ в анализе определит срок беременности. Например, 21 дню после ЭКО будет соответствовать среднее показание 1960, но нормальным будет любой результат в диапазоне от 960 до 3100 мЕд/мл, на 22 день средним считается 2680, а разброс – от 1050 до 4900 Мед/мл. Минимальный показатель равен 1440 мЕд/мл на 23 день, а если кровь сдавалась в 26 день, то ожидать следует показатель от 4200 до 15600 мЕд/мл.
Значения уровня ХГЧ 55, 806, 3400, 605, 230, 1890, 600 можно и нужно интерпретировать только в соотношении с количеством дней, прошедшим после переноса, сами по себе они означают только повышенный уровень гормона в крови и, соответственно, наличие беременности.
Но и здесь есть исключения. У некоторых женщин содержание ХГС в крови растет медленно, не позволяя получить достоверный результат анализа. Причин этого может быть несколько. Одна из них – поздняя имплантация. У эмбриона нет четкого графика, современная наука определяет лишь примерные временные промежутки, в течение которых должно произойти оплодотворение, плодное яйцо достигает матки, а эмбрион имплантируется в ее стенку.
Известно также, что после ЭКО имплантация наступает позднее, чем при естественном зачатии – примерно через 10 дней после переноса. Соответственно, и уровень ХГЧ растет медленнее, а значит, тест покажет беременность на несколько дней позже. Это нужно учитывать при самостоятельной расшифровке анализа.
При двойне анализы, наоборот, показывают ХГЧ в два раза выше средних значений, приведенных в таблице, поскольку в матке развивается не один, а сразу два эмбриона. На основании этого врач может сделать вывод о многоплодной беременности. Исключением является наличие у будущей матери сахарного диабета, сильного токсикоза или гестоза, которые могут влиять на анализ.
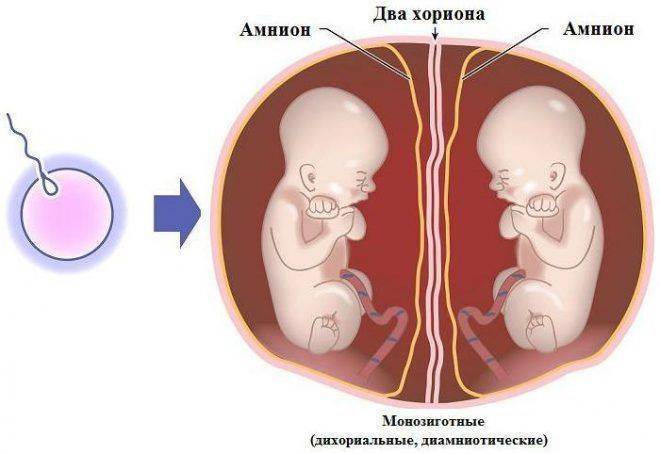
О начале жизни
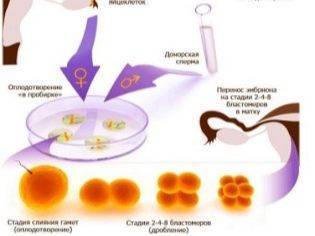
С момента, когда в распоряжении репродуктологов оказываются половые клетки мужчины и женщины, начинается новый и интересный этап. Яйцеклетка должна быть оплодотворена. При экстракорпоральном оплодотворении доктора могут организовать ее встречу со сперматозоидом в специальной лабораторной чашке Петри, а могут провести более сложную процедуру — ИКСИ, при которой отдельный сперматозоид вводится непосредственно в цитоплазматическую жидкость под оболочками ооцита.
Как бы то ни было, через несколько часов, если оплодотворение состоялось, начинается эмбриологический этап жизни вашего малыша. Уже на следующий день после забора ооцитов женщина может узнать первые результаты — сколько эмбрионов получилось.
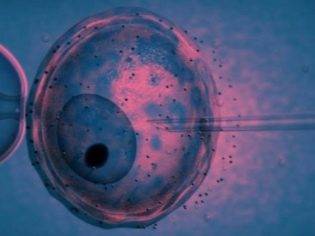

Зародыши помещают в питательную среду, где они в течение нескольких суток развиваются под наблюдением эмбриолога.
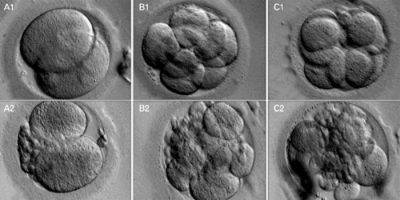
Доктор оценивает, с какой скоростью дробится каждая оплодотворенная яйцеклетка, которая уже перешла на стадию зиготы. Немаловажным является внешний вид клеток, толщина стенок и межклеточных мембран, правильное количество ядер в размере двух. В результате уже на таком раннем этапе все зародыши разделяют на четыре категории:
- зародыши категории А (отличного качества);
- зародыши категории В (хорошего качества);
- эмбрионы категории С (удовлетворительного качества);
- эмбрионы категории D (неудовлетворительного качества).

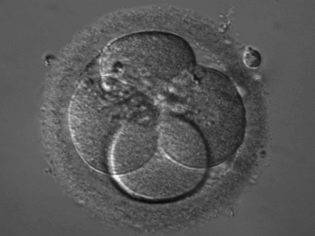
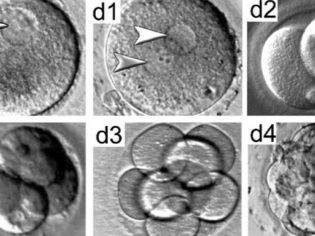
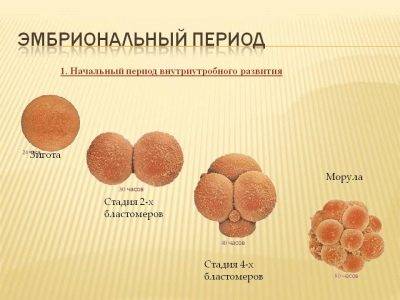
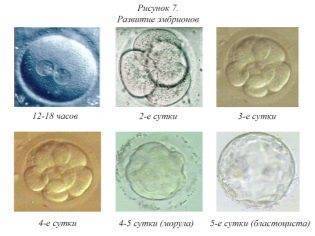
На второй день после оплодотворения зигота имеет от 2 до 4 бластомеров. В зависимости от точного числа, эмбрионы получают свое первое «имя» – их обозначают так: 4В или 2С. Если вам называют такие буквенно-числовые сочетания, это означает следующее:
- 4В — получен эмбрион категории «В» и на вторые сутки у него уже 4 бластомера;
- 2С — получен эмбрион категории «С» и на вторые сутки у него 2 бластомера.
Могут быть и другие варианты — 4А, 2А, 4С, 2В и т. д. В любом случае число будет говорить о количестве бластомеров, а буква — указывать на качество зародыша. К переносу в матку будут рекомендованы лучшие, которые не только имеют высокую категорию, но и достаточно быстро дробятся, увеличивая количество бластомеров.
Третьи сутки эмбрионального развития считаются решающими во многих отношениях. К этому дню обычно самопроизвольно прекращается развитие зародышей с грубыми аномалиями в геноме.
Эмбрионов- «трехдневок» врачи подсаживают в матку женщины только в том случае, если получены эмбрионы не самого высокого качества, например С. Это связано с тем, что в естественной среде матки у зародышей будет больше шансов на дальнейшее развитие.
На четвертые сутки зигота становится морулой — это качественно новый этап в развитии вашего будущего малыша. Морула состоит уже из 10-16 клеток-бластомеров. Внешне морула выглядит как ягодка ежевики. Если женщина забеременела естественным путем, на четвертые сутки морула вполне может выйти в полость матки, а может еще проходить устья фаллопиевых труб.
Еще через день, на пятые сутки морула становится бластоцистой. С этого периода эмбрионы считаются полностью готовыми к имплантации. Именно по этой причине чаще всего перенос жизнеспособных эмбрионов хорошего и отличного качества обычно осуществляют на 5 день.
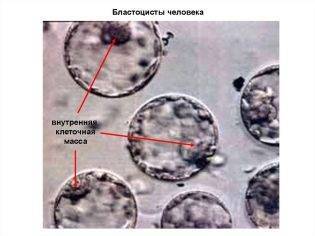
Решение о переносе принимают два доктора коллегиально: эмбриолог, который следит за развитием эмбриона, и репродуктолог, который точно знает ответ на вопрос, готов ли эндометрий матки женщины к предстоящей имплантации.

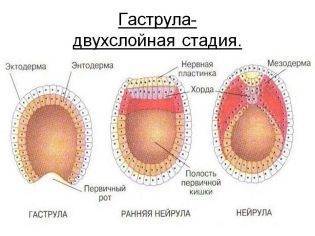
На 6-7 день развития эмбрион уже называется гаструлой. Если он находится в матке, уже может начаться имплантация, поскольку оболочки гаструлы уже выделяют определенные ферменты для растворения функционального слоя эндометрия и внедрения в него.

Перенос эмбриона: какой день наиболее благоприятный для проведения процедуры
Врачи выделяют ряд факторов, определяющих день переноса эмбрионов в материнский организм:
- возраст будущей мамы;
- количество оплодотворенных яйцеклеток;
- процесс развития каждого, полученного при помощи ЭКО, эмбриона;
- количество ранее проведенных переносов;
- индивидуальные особенности организма каждой пациентки;
- временной фактор (наличие свободного времени у пациентки).
Перенос при ЭКО проводят на 2-3 день в случаях, когда:
- это первая попытка зачатия малыша с применением программы экстракорпорального оплодотворения;
- возраст пациентки не превышает 35 лет;
- при проведении пункции было получено очень маленькое количество яйцеклеток;
- врачи получили ограниченное количество эмбрионов;
- имеет место временной фактор, например, в случае с иногородними пациентками.
Когда из женского организма удается осуществить забор лишь одной-двух яйцеклеток, основная задача врачей состоит в том, чтобы оценить, произошло ли оплодотворение и начал ли развиваться эмбрион, когда при помощи ЭКО удалось получить не более двух здоровых качественных эмбрионов. Специалисты стараются перенос эмбрионов в матку осуществить как можно раньше, так как смысла в дальнейшем их культивировании нет.
Перенос эмбрионов на 5 день проводят в случаях, когда женщина не первый раз пытается забеременеть при помощи вспомогательной репродуктивной технологии, а также, если ее возраст превышает 35 лет. При получении 1-3 оплодотворенных яйцеклеток врач оценивает вероятность наступления беременности для каждой пациентки. Наиболее благоприятным днем для проведения переноса эмбриона в данном случае считается пятый.
Делать перенос эмбрионов на пятый день рекомендуется в случаях, если на 2-3 день развития эмбрионы характеризуются одинаковым качеством. Врачи продолжают их культивирование до тех пор, пока не отберут лучшие эмбрионы для дальнейшей их подсадки в матку женщины.
Во многих случаях врачи проводят перенос 3 эмбрионов для повышения вероятности наступления беременности. Поэтому у 25% женщин диагностируется многоплодность. В некоторых случаях перед переносом эмбрионов врач отбирает наиболее качественный из них, и в матку женщины подсаживается лишь один эмбрион во избежание наступления многоплодной беременности.
Если по тем или иным причинам развитие эмбриона не происходит, врач принимает решение о последующем возможном варианте лечения бесплодия. Пациентам могут рекомендовать использование донорских яйцеклеток или сперматозоидов, либо же суррогатное материнство.
Только врач определяет оптимальный день, когда следует проводить перенос эмбрионов. Беременность в рамках проведения программы ЭКО наступает в 30-35% случаев и во многом зависит от индивидуальных особенностей организма каждой пациентки.