Средства народной медицины
Для лечения болезни у детей старше 4 лет можно применять народные средства. Такие методы не подходят для лечения новорожденных и детей в первые годы жизни, так как на некоторые компоненты народных рецептов могут развиваться аллергические реакции или проявляться непереносимость определенных компонентов.
Использовать можно такие средства:
- 50 граммов сушеного корня одуванчика и столько же корня аира смешивают с корнем крапивы, хмелем и чабрецом (эти травы берут по 25 граммов). Все компоненты измельчаются в порошок. Пять столовых ложек полученного препарата добавляют в мед (200 граммов). После тщательного перемешивания такое средство можно употреблять дважды в день по одной чайной ложке.
- Перечная мята, семена укропа (по 30 граммов), цветы бессмертника и ягоды боярышника (по 20 граммов) и десять граммов аптечной ромашки заливают двумя стаканами кипятка и на три часа помещают в термос. Готовое средство принимают трижды в день через час после еды.
- Мята, кукурузные рыльца, календула и ромашка смешиваются в одинаковом соотношении так, чтобы получилась чайная ложка сбора. Его заливают литром кипятка и в течение 15 минут держат на водяной бане. Далее средство настаивается 45 минут. Перед применением жидкость необходимо процедить, принимать его необходимо за пятнадцать минут до каждого приема пищи.
Перед лечением народными методами стоит проконсультироваться с педиатром и дополнительно выяснить, нет ли у ребенка аллергии на какой-либо компонент.
Профилактика панкреатита у детей
Предотвратить заболевание всегда лучше, чем потом бороться с ним. Хотя легкий панкреатит у детей обычно вылечивается без последствий, тяжелые его формы и некоторые осложнения приводят к пожизненным проблемам со здоровьем.
Для профилактики панкреатита врачи рекомендуют внимательно следить за детским пищеварением. Своевременно устранять любые проблемы с ЖКТ, не позволять ребенку объедаться это провоцирует повышенную нагрузку на поджелудочную железу
Важно не допускать, чтобы у малыша завелись паразиты. Тяжелые формы глистной инвазии способны провоцировать развитие панкреатита

 правильное питание для детей
правильное питание для детей
В случае лечения какого-либо заболевания сильнодействующими медикаментами нужно внимательно наблюдать за реакциями организма.
Однако самый важный момент – правильное питание ребенка. Еда соответствовать возрасту, быть достаточно богатой витаминами и минимально раздражать кишечник.
Часто случается, что родители, сами того не зная, кормят детей чем-нибудь категорически противопоказанным в их возрасте.
Диагностика и лечение
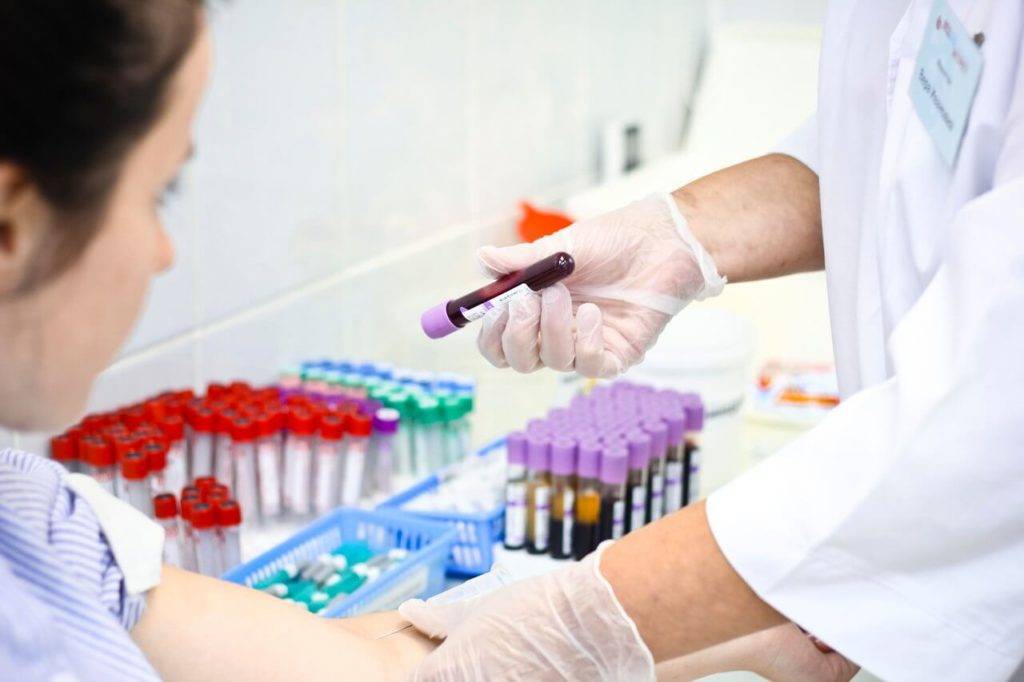
Появление признаков и симптомов обязывает в срочном порядке обратиться за консультацией к лечащему врачу, так как панкреатит в любой форме требует госпитализации. Но для начала проводятся диагностические мероприятия и устанавливается диагноз и причины возникновения патологии. Перечень необходимых анализов при подозрении на панкреатит:
- биохимический анализ крови;
- УЗИ брюшного отдела;
- также для определения диагноза назначают компьютерную томографию внутренних органов.
Бывает, что при интенсивной терапии улучшение не наступает, поэтому требуется обращение к онкологу, который назначит дополнительный анализ – биопсия.
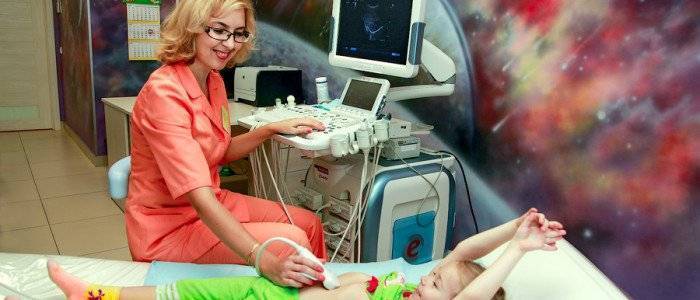
 диагностика реактивного панкреатита
диагностика реактивного панкреатита
Поставленный и подтвержденный диагноз реактивного панкреатита у детей требует лечение с помощью диетических правил употребления пищи и медикаментозной терапии. При лечении соблюдают комплексное употребление медицинских препаратов: антибиотиков, средств содержащие ферменты, витаминные комплексы. Последовательность и схему употребления назначает врач, согласно полученным результатам анализов.

 лечение медикаментами реактивного панкреатита
лечение медикаментами реактивного панкреатита
Лечение медикаментами направлено:
- купирование болевых ощущений;
- помощь в работе ЖКТ;
- вывод из организма токсинов и вредных веществ;
- улучшение иммунной системы.
В компоненте с приемом медикаментов назначается диетическое питание.
Профилактика
При реактивном панкреатите у детей, профилактика начинается с правильного употребления еды и диетических норм. В момент питания запрещено за один присест съедать огромное количество еды. Желательно разбить приемы на 6-7 раз в день маленькими порциями.

 правильное питание при реактивном панкреатите
правильное питание при реактивном панкреатите
Взрослые обязаны постепенно менять рацион и убирать вредные, содержащие искусственные красители и добавки продукты, заменяя полезными, содержащими витамины фруктами.
При подозрении на сбои в работе ЖКТ, консультируйтесь с лечащим врачом, что даст возможность при возникновения заболевания быстро принять меры к устранению.
Патогенетические факторы
Механизм развития панкреатита у детей основан на саморазрушении поджелудочной от воздействия собственных ферментов, в результате повреждаются ткани органа, протоки и сосудистая сетка. В ходе саморазрушения развиваются катаральные процессы и отек. Общая интоксикация сопровождает течение панкреатита — выброс в общий кровоток ферментов и вредных веществ отравляет организм.
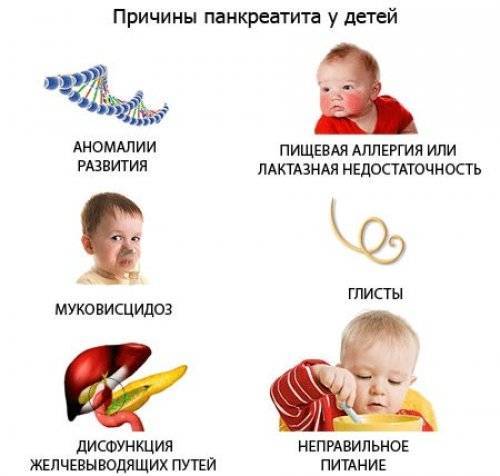
Причинами, вызывающими течение недуга в детском возрасте, выступают механические, этиологические, нейрогуморальные и токсико-аллергические факторы:
- неправильное питание, злоупотребление вредными продуктами, прием пищи через большие временные интервалы приводит к активной секреции ферментов в избыточном объеме, как следствие — может возникнуть приступ острого панкреатита;
- аномалии в строении поджелудочной, ее протоков, обструктивные состояния вызывают задержку оттока панкреатических ферментов;
- перенесенные и имеющиеся хронические болезни органов пищеварения — язва желудка, холецистит, гепатит;
- болезни со злокачественным течением;
- употребление медикаментов без предписаний врача и учета их побочных эффектов;
- паразитарные инфекции — аскаридоз, лямблиоз;
- заболевания эндокринной системы — ожирение, сахарный диабет;
- наследственные патологии, связанные с расстройством метаболизма — муковисцидоз, ХПН;
- вирусные и бактериальные недуги — ОРВИ, грипп, ветрянка, свинка;
- кишечные инфекции, вызванные сальмонеллой, стафилококком;
- травмы живота;
- атопический дерматит, поливалентная пищевая аллергия, непереносимость лактазы у новорожденных и грудничков.
Формы панкреатита
В медицине принято выделять несколько форм , в зависимости от проявлений и симптоматики, а также причин, которые вызвали патологический процесс.
Острый

Острый панкреатит у ребенка представляет собой сильное воспаление поджелудочной железы, сопровождающееся острой болью. Как правило, он возникает вследствие отека поджелудочной железы из-за любого раздражения. Это опасный вид панкреатита, который может вызвать различные осложнения. Возникают сбои в нормальном функционировании таких органов, как сердечная мышца, почки, печень, легкие, в некоторых случаях возникает внутреннее кровотечение и сильное нарушение нормального функционирования тканей. Определяется острая форма панкреатита по сильному болевому синдрому в верхней области живота.
Острый панкреатит может привести к хроническому протеканию заболевания
Поэтому важно по определенным симптомам предварительно определить заболевание и вовремя начать лечение. Своевременное оказание медицинской помощи в течение недели приостанавливает заболевание и облегчает состояние
Хронический

Воспаление поджелудочной железы при хроническом , который при быстром и правильном лечении может пройти через некоторое время, носит длительное течение болезни с постепенным разрушением поджелудочной железы. Данный вид заболевания диагностируется, если воспалительный процесс длится более полугода. Основной причиной панкреатита у детей может стать заболевание двенадцатиперстной кишки или болезни с нарушением работы желчного пузыря и желчных протоков. Кроме того, хронический панкреатит вызывают травмы живота. В результате нарушения работы пищеварительной системы снижается масса тела.
В зависимости от тяжести течения заболевания различают легкую, среднюю и тяжелую степень недуга. В подростковом возрасте чаще всего наблюдается хронический латентный или рецидивирующий панкреатит. При латентном протекании состояние ребенка практически одинаковое, а при рецидивирующем наблюдаются стадии обострения и ремиссии.
Реактивный
Реактивная форма панкреатита у детей является своеобразной реакцией поджелудочной железы на нарушения пищеварительной системы или других внутренних органов. Частыми причинами этой формы заболевания бывают травмы живота, отравления химическими соединениями или некачественными продуктами, нарушение режима питания. На начальном этапе недуг сопровождается большим количеством симптомов, возникающих внезапно – это опоясывающая сильная боль в животе, лихорадка и повышение температуры тела, жидкий стул, тошнота, рвота с постепенным усилением. Иногда происходит обезвоживание и понижение кровяного давления. При несвоевременном или неправильном лечении болезнь может вызвать необратимые изменения или перейти в острую форму.
Лечение реактивного панкреатита
Лечение этой формы панкреатита у детей проходит только в условиях стационара со строгим соблюдением постельного режима. Ребенка нельзя беспокоить, нужно создать максимально спокойную обстановку вокруг больного. Врач назначает как медикаментозные препараты, так и специальную диету. Только комплексный подход к лечению обеспечит быстрое выздоровление.

Ребенок должен принимать медикаментозные средства, которые:
- снимают боль;
- устраняют интоксикацию организма;
- уменьшают выработку секрета поджелудочной железы;
- замещают ферменты, которые должна вырабатывать поджелудочная;
- насыщают организм малыша необходимыми витаминами и микроэлементами.
Какие именно препараты может назначить врач?
Для уменьшения боли и снятия спазма протоков поджелудочной железы применяются:
- Но-шпа;
- Спазмалгин;
- Дюспаталин;
- Платифиллин.
Для снятия интоксикации внутривенно водятся раствор глюкозы разной концентрации или плазму.
Уменьшают выделение секрета поджелудочной ингибиторы протез, такие как:
- Трасилол;
- Патрипин;
- Гордокс;
- Ингипрол.
Для того чтоб пищеварительная система справилась с перевариванием пищи без помощи ослабленной поджелудочной железы вводятся ферментные препараты:
- Фестал;
- Панкреатин;
- Мезим.
Также для успешного лечения назначаются витамин С, группа В, поливитаминные комплексы.
Лечение народными средствами
Для лечения реактивного панкреатита у детей народными средствами можно применять средства, которые пользовались популярностью у наших бабушек.
Маточное молочко
Длительность лечения составляет 2-3 месяца. После этого лучше сделать перерыв на 1 месяц. Потом при необходимости прием средства можно продлить.
Принимать продукт пчеловодства нужно по 1 ч. л. 3 раза на день. Нужно медленно рассасывать молочко, нельзя проглатывать сразу. Также маточное молочко можно смешать с медом, что только усилит действие средства.

Квас из чистотела
Возьмите 3 л сыворотки из молока. Если вы не можете ее найти, подойдет и обычная вода.
- Налейте жидкость в банку, добавьте 1 ч. л. нежирной сметаны, 1 ст. сахара.
- Поместите в мешочек из марли полстакана сухого чистотела. Обязательно поместите туда какой-то небольшой груз.
- Мешочек с чистотелом опустите в банку с жидкостью. Накройте банку кусочком марли и отставьте в темное место на 2 недели.
- Каждый день размешивайте квас, собирая образовавшуюся плесень.
- Через 5 дней, перелейте верхнюю часть жидкости в другую трехлитровую банку. Проследите, чтоб туда не попал осадок. Мешочек с травой также переложите в новую банку. Долейте туда чистой воды, чтоб полностью заполнить емкость.
Если вы все сделали правильно, на 10 день квас начинает пениться. Квас принимается на протяжении недели по 1 ст. л. 3 раза на день до еды. Если ребенок переносит средство хорошо, давайте его еще 3 недели по той же схеме.

Лечение овощными соками
Благоприятно на поджелудочную железу влияют:
- зеленая стручковая фасоль;
- салат;
- брюссельская капуста;
- морковь.
Для приготовления сока возьмите в равных пропорциях эти овощи и выдавите с них сок. Принимать его нужно не больше полстакана утром перед едой. Курс лечения – месяц.

Симптомы
Появление реактивного панкреатита не сулит ничего хорошего для ребенка, сопровождается воспалительным отеком тканей поджелудочной железы, блокировкой сфинктера. Данная блокировка способствует застою в протоках панкреатического сока, ферментов, что в дальнейшем приводит к побочным хроническим заболеваниям.
Признаки у детей при реактивном панкреатите, требуют тщательного изучения и точной постановки диагноза для продуктивного лечения. Основными симптомами реактивного панкреатита является:
 заболевание поджелудочной железы
заболевание поджелудочной железы
- болевые ощущения в области пупка;
- выброс рвотных масс, рвотные рефлексы;
- усиление болевого синдрома в лежачем положении;
- увеличенная температура тела ребенка до 38*С;
- понос с наличием неперевариваемых кусков еды;
- налет серо-белого цвета на языке;
- сухость ротовой полости;
- раздражительность ребенка;
- вялость.
Данные симптомы предвестники воспаления в поджелудочной железе.
У новорожденных проявление реактивного панкреатита сопровождается непрерывным плачем, температурой. Возможно возникновение рвоты, но этот признак больше происходит у детей старше 3 лет. Возникшая симптоматика при реактивном панкреатите у ребенка, требует полной диагностики и назначение лечения, а также купирование симптомов. Часто при обострениях в поджелудочной железе возникает реактивная панкреатопатия. Что обозначает диагноз реактивная панкреатопатия у ребенка?
 лечение реактивного панкреатита
лечение реактивного панкреатита
Заболевание реактивная панкреатопатия – диагноз, который ставят при нарушении работы поджелудочной железы с отсутствием воспалений. Возникает от прямого воздействия на орган железы пищевых продуктов, возможно проявление вследствие побочных действий инфекционных заболеваний, пищевой аллергии. Реактивная панкреатопатия создает спазмы в поджелудочном органе, что несет нарушения в работе железы. В младенчестве она проявляется в таких случаях:
- нарушений правил прикорма;
- прием виноградных соков;
- употреблений мясных продуктов питания;
- добавлений в еду специй и приправ.

 консультация у педиатра
консультация у педиатра
Данные нарушения вызывают у ребенка обильное выделение газов, боль в кишечнике, нарушение выработки ферментов поджелудочной. Непрекращающиеся болевые ощущения подчеркивает обязательность консультации лечащего педиатра, гастроэнтеролога.
Также возникает еще одна разновидность заболевания поджелудочной железы – диспанкреатизм. Возникшее заболевание у ребенка, малышей диспанкреатизм, не отличается от другого заболевания как реактивная панкреатопатия или острый панкреатит, с чем создает трудности при постановке правильного диагноза. Клиническая картина развития патологии одинакова, за исключением отсутствия температуры и болевых ощущений при диспанкреатизме.
Лечение
 Лечение панкреатита
Лечение панкреатита
Лечение реактивного панкреатита аналогично острому, а также обострению хронического панкреатитов у детей.
1. Первым делом, необходимо постараться устранить причину, приведшую к реактивному панкреатиту. Исключить неправильное питание или обеспечить полное соблюдение режима питания, постараться исключить нервное и физическое перенапряжение ребёнка, приступить к лечению первичных патологий, которые привели к формированию реактивного воспаления поджелудочной железы.
2.Лечение обязательно предусматривает соблюдение диеты. На период острых проявлений у детей рекомендуется полный голод. Как правило, ребёнок при плохом самочувствии сам отказывается от пищи. Не стоит его заставлять есть.
 Диета при панкреатите
Диета при панкреатите
После голода в течение 1-3 суток питание ребёнка включает в себя протертые разваренные овощные пюре, переваренные, «слизистые» каши, блюда из постного перетертого мяса, обезжиренный творожок, овощные протертые супы. Категорически должны быть исключены из питания ребёнка вредные продукты, блюда общественных фаст-фудов, сладкие газированные напитки… Питание детей осуществляете по 5-6 раз в день малыми объемами. Если после включения в диету еды, у ребёнка не ухудшается состояние( нет рвоты, боли в животе), то питание продолжается. С каждым днём объём порций увеличивается.
3.Наблюдение ребёнка педиатром обязательно. Медикаментозное лечение панкреатитов у детей должно обязательно назначаться врачом. При необходимости врач назначит ребёнку обезболивающие и противорвотные препараты.
Октреотид. Он тормозит синтез ферментов поджелудочной железы. Таким образом, он создаёт ей условия для покоя и восстановления своего нормального состояния.
 Таблетки при панкреатите
Таблетки при панкреатите
Пирензепин ( холинолитик). Ингибируют синтез соляной кислоты желудком, он тормозит и стимуляцию ею образования ферментов поджелудочной железы.
Что лучше Панкреатин или Фестал. Ферментативный препарат, выполняющий вместо ферментов железы расщепление пищи. Это способствует покою железы из-за отсутствия необходимости работать и синтезировать собственные ферменты. Добавление в лечение ферментов также улучшает пищеварение, всасывание веществ в кишечнике, ликвидируют метеоризм, уменьшают диспепсические симптомы тошноты, рвоты.
Дюспаталин (спазмолитик). Он снимает спазм гладких мышц у выхода из протока железы, способствуя расслаблению напряжения и в окружающих тканях, выходу скопившегося секрета из железы.
4.После купирования острого состояния возможно лечение травами. Что особенно эффективно у детей. Трудность составляет убедить ребёнка выпить отвары трав. Как правило, они не вкусные. Поэтому их можно примешивать к компотам, например.
Острый реактивный панкреатит у детей гораздо лучше, чем у взрослых поддается лечению и излечивается полностью. Процент тяжелых для жизни осложнений гораздо меньше.
Читайте так же, симптомы хронического панкреатита у взрослых и лечение?
https://youtube.com/watch?v=5T-i8lSy3Ec%3F
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.

Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».
Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем.
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч
л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Обследование и диагностика
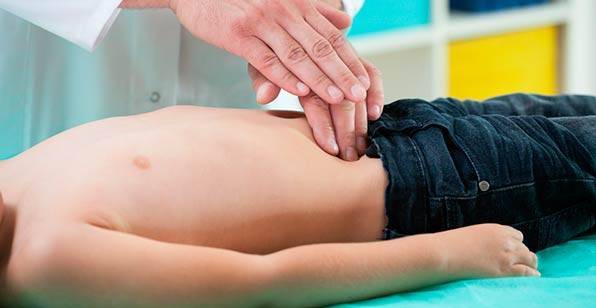
Диагностика панкреатита включает осмотр специалистом, лабораторные, инструментальные исследования. На осмотре врач проводит пальпацию эпистогральной, пупочной области, прощупывает зону под левым, правым ребром на предмет установления болевых ощущений.
Лабораторные исследования включают:
- общий, биохимический анализ крови: повышенный уровень лейкоцитов, СОЭ в общем анализе свидетельствуют о воспалительном процессе в организме; повышенная активность липазы, трипсина, амилазы, эластазы (ферменты поджелудочной) указывает на развитие панкреатита, пониженный уровень ферментов указывают на внешнесекреторную недостаточность железы; увеличение билирубина, холестерина в анализе крови может указывать на осложнение;
- анализ мочи – при панкреатите будет установлен завышенный уровень амилазы;
- анализ кала – повышенное содержание жира при неизменном количестве жирных кислот может указывать на внешнесекреторную недостаточность; повышенная вместимость непереваренных мышечных волокон свидетельствует о нарушении функциональности поджелудочной.
Возможные инструментальные методы исследования:
- УЗИ;
- МРТ;
- КТ;
- ЭРХПГ (позволяет выявить поражение желчного пузыря и путей, проводится при желтюшности кожных покровов и выявлении остатков желчи в рвотных массах)
- Рентгенография брюшной зоны;
- Гастроскопия (позволяет определить наличие или отсутствие поражения желудка, двенадцатиперстной кишки).
При подозрении на холецистит, злокачественное образование также назначают специальные функциональные тесты (Лунда, на онкомаркеры и т.п.). Одним из самых распространенных инструментальных методов для исследования структуры поджелудочной, рядом находящихся органов и сосудов считается узи. Однако хорошо обследовать поджелудочную железу этим методом не всегда удается, так как расположена она глубоко. Наиболее информативным методом считается КТ или МРТ.
Реактивные изменения поджелудочной у ребенка на узи или МРТ (КТ) зачастую проявляются увеличением органа в размерах, изменением структуры тканей и слизистой. На запущенных стадиях видны кистозные образования, могут появляться свищи, спайки.
Лечение острого панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!

Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости.
Механизм лечения острого панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Важным условием лечения острого панкреатита у детей является диета. Принципы питания при болезни подразумевают:
- исключение из детского рациона всех возможных раздражителей с целью обеспечения функциональной разгрузки поджелудочной железы;
- введение приготовленных на пару или сваренных продуктов – их рекомендуется принимать в теплом и перетертом виде;
- поддержание энергетической ценности рациона – необходимо снизить содержание белков в пользу жиров и углеводов;
- дробное и частое питание – трехкратный прием пищи при реактивном панкреатите противопоказан. Вместо него следует придерживаться схемы 5-6-разового питания с промежутками не более 4 часов.
Первые сутки лечения врач может рекомендовать провести на лечебном голодании, которое допускает употребление лишь минеральной воды без газа. И уже на следующий день можно вводить легкий куриный бульон, каши, отварные измельченные овощи (исключая капусту, бобовые, редьку и редис), нежирный творог, омлет.
Медикаментозное лечение у детей направлено на:
- устранение боли;
- поддержание пищеварения и обеспечение переваривания пищи;
- дезинтоксикацию;
- при необходимости — снятие проявлений аллергии;
- повышение сопротивляемости организма (витаминотерапия).
Поскольку при панкреатите атака приходится на саму поджелудочную железу, то важно понимать, что свои функции, в частности выработку пищеварительных ферментов, орган может выполнять неполноценно. Для компенсации собственных ферментов и поддержки пищеварения разработан препарат Креон
Он является ферментным препаратом, потому что имеет в составе ферменты, идентичные тем, что вырабатывает организм
Для компенсации собственных ферментов и поддержки пищеварения разработан препарат Креон. Он является ферментным препаратом, потому что имеет в составе ферменты, идентичные тем, что вырабатывает организм.
Ключевым отличием от других препаратов является наличие маленьких частиц внутри капсулы – минимикросфер
На это стоит обращать внимание, потому что в ходе многолетних исследований наука доказала, что размер частиц влияет на эффективность ферментного препарата: чем мельче частицы, тем эффективнее препарат1. История Креон созвучна с научными открытиями, и потому форма выпуска препарата прошла несколько этапов, от цельной таблетки до мелких частиц внутри капсулы
Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах1,2. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами.
Подробнее о препарате читайте
1. Lohr Johannes-Matthias, et. al. Properties of different pancreatin preparations used in pancreatic exocrine insufficiency. Eur J Gastroenterol Hepatol.2009;21(9):1024-31.
2. Ивашкин В.Т., Маев И.В., Охлобыстин А.В. с соавт. Рекомендации Российского гастроэнтерологической ассоциации по диагностике и лечению ЭНПЖ. РЭГГК, 2018; 28(2): 72-100.
3. Абатуров, А. Внешнесекреторная недостаточность поджелудочной железы у детей / А.Е. Абатуров, О.Н. Герасименко, Е.А. Агафонова, И.Л. Высочина, Е.Л. Кривуша // Здоровье ребенка – 2013 г. – №6(49) – С.94-99.
4. Губергриц, Н. Возможности лабораторной диагностики заболеваний поджелудочной железы / Н.Б. Губергриц // Экспериментальная и клиническая гастроэнтерология – 2008 г. – №7 – С.93-101.
5. Бельмер С.В., Гасилина Т.В. Пищеварительная недостаточность поджелудочной железы у детей. Дифференциальный подход. РМЖ, Мать и дитя. Педиатрия, 2007 №1.
6. Болезни поджелудочной железы у детей. / под редакцией Бельмера С.В., Разумовского А.Ю., Хавкина А.И., Корниенко Е.А., Приворотского В.Ф. М.: ИД «МЕДПРАКТИКА- М», 2019, 528 с. ISBN 978-5-98803-408-7.
7. Скутова В.А., Данилов А.И., Феоктистова Ж.А. Острый панкреатит: актуальные вопросы диагностики и комплексного лечения // Вестник Смоленской государственной медицинской академии, 2016. – Т. 15, №2. – С. 78-84.
8. Инструкция по медицинскому применению препарата Креон 10000, капсулы кишечнорастворимые, от 11.05.2018