Виды нефротического синдрома
Нефротический синдром не является однородным. По некоторым признакам выделяют его разновидности у детей:
- По характеру заболевания нефротический синдром подразделяется на две основные формы:
- первичный нефротический синдром, который не связан с анатомическими и другими изменениями в почках;
- вторичный тип заболевания. Его началу предшествуют различные изменения в почках.
- По времени появления первых признаков различают два типа нефротического синдрома:
- врождённый. Болезнь проявляется уже в младенческом возрасте, имеет тяжёлое течение и неблагоприятный прогноз:
- синдром «финского типа» ведёт к образованию микроскопических кист;
- синдром «французского типа» преимущественно поражает почечный фильтр;
- потеря белка может происходить на фоне появления рубцов, сдавливающих нефроны;
- приобретённое заболевание часто возникает на фоне уже существующих изменений в почках:
- изменений анатомии почек;
Нефротический синдром может развиться на фоне анатомических отклонений в строении почек
- при инфекционных заболеваниях (дифтерия, туберкулёз, ВИЧ-инфекция);
- на фоне длительного течения сахарного диабета;
- при других иммунных заболеваниях (псориазе, ревматоидном артрите);
- при болезнях кроветворения;
- на фоне злокачественных опухолей почек (нефробластомы или опухоли Вильмса);
Опухоль Вильмса — самое распространённое злокачественное новообразование почек у детей
- после введения вакцин и использования лекарств.
- изменений анатомии почек;
- врождённый. Болезнь проявляется уже в младенческом возрасте, имеет тяжёлое течение и неблагоприятный прогноз:
- По степени потери белка определяется тяжесть нефротического синдрома:
- лёгкая;
- среднетяжёлая;
- тяжёлая.
- По типу течения различают три формы нефротического синдрома:
- острую, признаки которой исчезают на фоне лечения;
- хроническую, превращающуюся в череду обострения и стихания симптомов;
- быстропрогрессирующую, которая отличается неблагоприятным прогнозом.
Быстропрогрессирующий нефротический синдром часто носит название злокачественного
- По степени нарушения работы почек различают:
- нефротический синдром с сохранённой функцией почек;
- нефротический синдром с почечной недостаточностью.
- По отношению к гормональному лечению различают нефротический синдром:
- гормоночувствительный, симптомы которого быстро исчезают под влиянием лечения;
- гормонозависимый, который реагирует на определённую дозу препарата;
- гормонорезистентный, на течение которого стероиды не влияют.
Нефротический синдром. Клинические проявления. Осложнения. Диагностика.
Нефротический
синдром может развиваться на фоне
широкого круга урологических, системных,
инфекционных, хронических нагноительных,
метаболических заболеваний.
В урологиинефротический
синдром осложняет течение заболеваний
почек примерно в 20% случаев. Патология
чаще развивается у взрослых (30-40 лет),
реже у детей и пожилых пациентов. При
нефротическом синдроме наблюдается
классическая тетрада признаков:
протеинурия (свыше 3,5 г/сут.), гипоальбуминемия
и гипопротеинемия (менее 60-50 г/л),
гиперлипидемия (холестерин более 6,5
ммоль/л), отеки. В случае отсутствия
1-2-х проявлений говорят о неполном
(редуцированном) нефротическом синдроме.
Признаки нефротического синдрома
однотипны, несмотря на различие вызывающих
его причин.
Ведущим
проявлением служит протеинурия,
достигающая 3,5-5 и более г/сутки, причем
до 90% выводимого с мочой белка составляют
альбумины. Массивная потеря белка с
мочой вызывает снижение уровня общего
сывороточного белка до 60-40 и менее г/л.
Задержка жидкости при нефротическом
синдроме может проявляться периферическими
отеками, асцитом,
анасаркой (генерализованным отеком
подкожной клетчатки), гидротораксом,
гидроперикардом.
Прогрессирование
нефротического синдрома сопровождается
общей слабостью, сухостью во рту, жаждой,
потерей аппетита, головной болью,
тяжестью в пояснице, рвотой, вздутием
живота, поносом.
Характерным признаком нефротического
синдрома служит олигурия с суточным
диурезом менее 1 л.
Возможны
явления парестезии, миалгия, судороги.
Развитие гидроторакса и гидроперикарда
вызывает одышку при движении и в покое.
Периферические отеки сковывают
двигательную активность больного.
Пациенты с нефротическим синдромом
вялые, малоподвижные, бледные; отмечают
повышенное шелушение и сухость
кожи, ломкость
волос и
ногтей.
Нефротический
синдром может развиваться постепенно
или бурно; сопровождаться менее и более
выраженной симптоматикой, что зависит
от характера течения основного
заболевания. По
клиническому
течению различаются 2 варианта
нефротического синдрома – чистый и
смешанный. В первом случае нефротический
синдром протекает без гематурии и
гипертензии; во втором может принимать
нефротически-гематурическую или
нефротически-гипертоническую форму.
Осложнениями
нефротического синдрома
могут явиться периферические флеботромбозы,
вирусные, бактериальные, грибковые
инфекции, отек мозга или сетчатки,
нефротический криз (гиповолемический
шок), ХПН.
Диагностика
нефротического синдрома
Ведущими
критериями распознавания нефротического
синдрома служат клинико-лабораторные
данные.
При
нефротическом синдроме объективный
осмотр выявляет бледные («перламутровые»),
холодные и сухие на ощупь кожные покровы,
обложенность языка, увеличение размеров
живота, гепатомегалию, отеки. При
гидроперикарде отмечается расширение
границ сердца и приглушение тонов; при
гидротораксе – укорочение перкуторного
звука, ослабленное дыхание, застойные
мелкопузырчатые хрипы.
На ЭКГ регистрируется брадикардия,
признаки дистрофии миокарда.
В
общем анализе
мочи при
нефротическом синдроме определяется
повышенная относительная плотность
(1030-1040), лейкоцитурия, цилиндрурия,
наличие в осадке кристаллов холестерина
и капель нейтрального жира, редко –
микрогематурия.
В
периферической крови – увеличение СОЭ
(до 60-80 мм/ч), преходящая эозинофилия,
увеличение числа тромбоцитов (до 500-600
тыс.), небольшое снижение уровня
гемоглобина и эритроцитов. Нарушение
свертываемости, выявляемые с помощью
исследованиякоагулограммы,
могут выражаться в небольшом повышении
или развитии признаков ДВС-синдрома.
Исследование биохимического
анализа крови
при нефротическом синдроме выявляет
характерную гипоальбуминемию и
гипопротеинемию (менее 60-50 г/л),
гиперхолестеринемию (холестерин более
6,5 ммоль/л); в биохимическом анализе мочи
определяется протеинурия свыше 3,5 г в
сутки.
Для
выяснения степени выраженности изменений
почечной ткани при нефротическом
синдроме может потребоваться проведениеУЗИ
почек, УЗДГ
почечных сосудов, нефросцинтиграфии.
С
целью патогенетической обоснованности
лечения нефротического синдрома крайне
важно установление причины его развития,
в связи с чем требуется углубленное
обследование с выполнением иммунологических,
ангиографических исследований, а
такжебиопсии
почки,
десны или прямой кишки с
морфологическим исследованием
биоптатов
Диагностика и лечение
После лабораторного исследования крови и мочи больного при нефротическом синдроме будут выявлены следующие отклонения:
- Большая концентрация белка в моче (от 2,5 г.);
- Уменьшение содержания в крови альбуминов, и повышение глобулина.
- Ускорение СОЭ.
- Высокая концентрация тромбоцитов на фоне умеренной анемии.
- Методы терапии
Терапия нефротического синдрома у детей должна проводиться в условиях стационара. Медики в этом случае могут с легкостью проводить промежуточную диагностику для корректировки терапии.
В первую очередь маленькому пациенту назначают прием медикаментов категории глюокортикоиды. Дозировка определяется индивидуально, в соответствии с диагнозом и возрастом пациента. Курс терапии лекарствами – 1,5-2 месяца. Если лечение дает положительные результаты, дозировка препаратов постепенно снижается, пока не отменяется вовсе.
Начать лечение можно в больнице, а продолжить уже в домашних условиях. При возникновении каких-либо вопросов обязательно консультируйтесь с медиком. Для полного выздоровления пациенту придется принимать стероиды не менее 6 месяцев.
При такой длительной терапии можно с высокой долей вероятности ожидать проявления побочных эффектов. Из-за этого многие родители самостоятельно принимают решение о преждевременном завершении лечения медикаментами.
Этого делать ни в коем случае нельзя, так как у ребенка может возникнуть тяжелый рецидив с осложнениями. Большинство побочек не опасны, и постепенно исчезают без какого-либо дополнительного лечения. Вес со временем нормализуется, кости становятся крепкими, исчезает головная боль и поднимается настроение.
Если к середине курса терапии преднизолоном никаких положительных результатов не наблюдается, на 8-й неделе лечение останавливают. Пациенту назначают большие дозировки метилпреднизолона. Это носит название пульс-терапия. При отсутствии желаемого эффекта назначается биопсия почки, которая позволит определить форму нефрита и подобрать подходящее лечение цитостатиками и селективными иммуносупрессорами.
Питание
В процессе терапии медики рекомендуют для ребенка специальную диету. Режим питания предполагает полный отказ от соли, а также ограничение употребления жидкости. Для каждого больного ребенка оптимальный объем воды рассчитывается индивидуально. Также специалисты советуют ограничивать употребление жирной пищи, полностью исключить приправы, бульоны и копченые продукты.
Когда отечность полностью исчезнет, можно постепенно начинать добавление в рацион минимального количества соли, а также увеличение объемов жидкости. Если слишком долго ограничивать малыша в питье, может развиваться гиповолемия, тромбоз, минимизация минералов в костной ткани.
Пока заболевание находится в острой фазе, пациенту нужно придерживаться постельного режима. В этот период можно посещать курс ЛФК, чтобы мускулатура оставалась активной.
После выздоровления
После окончания терапии нефротического синдрома ребенка ставят на диспансерный учет. Нужно периодически проходить обследование, даже если никаких повторных проявлений недуга не наблюдается.
В первые 3-4 месяца после выписки нужно сдавать мочу на лабораторное исследование не реже, чем 1 раз в 2 недели. После окончания этого периода можно продлевать сроки диагностики до 1 раза в месяц, а затем – до 1 раза в 3 месяца. Один раз в пол года нужно посещать ЛОРа и стоматолога, чтобы исключить развитие инфекционных заболеваний. Рекомендуется регулярно отдыхать в лечебных санаторно-курортных заведениях.
Для пациентов школьного возраста на период курса терапии рекомендуется домашнее обучение. Так можно легко ограничить контакты ребенка с другими людьми, и тем самым предотвратить заражение инфекцией
Это очень важно, ведь сильнодействующие медикаменты крайне негативно отражаются на состоянии иммунитета
Обязательно следите за рационом питания ребенка. В ежедневном меню должны присутствовать легкоусвояемые белки, витамины, серые каши. А вот жирные продукты лучше исключить. В течение 5-ти лет после диагностики и лечения нефротического синдрома запрещено выполнять профилактические прививки ребенку.
Этиопатогенез
Первичный нефротический синдром развивается при непосредственном поражении почек. Его причинами являются:
- Воспаление клубочков почек,
- Бактериальное воспаление канальцевой системы почек,
- Отложение белка амилоида в почечной ткани,
- Поздний токсикоз беременности — нефропатия,
- Новообразования в почках.
Врожденная форма синдрома обусловлена генной мутацией, передающейся по наследству, а приобретенная форма может развиться в любом возрасте.
Вторичная форма синдрома является осложнением различных соматических патологий:
- Коллагенозов,
- Ревматических поражений,
- Сахарного диабета,
- Онкопатологии,
- Тромбоза печеночных или почечных вен,
- Гнойно-септических процессов,
- Заболеваний крови,
- Бактериальных и вирусных инфекций,
- Паразитарных болезней,
- Аллергии,
- Гранулематоза,
- Заболеваний печени,
- Сердечной недостаточности хронического характера,
- Интоксикации солями тяжелых металлов или некоторыми лекарствами.
Существует идиопатический вариант синдрома, при котором причина остается неизвестной. Он развивается преимущественно у детей, имеющих слабый иммунитет и в наибольшей степени подверженных широкому спектру болезней.
Патогенетические механизмы нефротического синдрома долгое время оставались до конца не выясненными. В настоящее время учеными признается иммунологическая теория. Именно она лежит в основе патогенеза синдрома. Это связано с большой распространенностью недуга среди больных с аллерго-иммунологическими заболеваниями. Кроме того, в процессе лечения иммуносупрессивные препараты дают хороший терапевтический эффект.
В результате взаимодействия антител с эндогенными и экзогенными антигенами образуются иммунные комплексы, которые циркулируют в крови и оседают в почках, повреждая эпителиальный слой. Развивается воспаление, нарушается клубочковая микроциркуляция, повышается свертываемость крови. Клубочковый фильтр теряет свою проницательную способность, нарушается абсорбция белков, и они попадают в мочу. Так развивается протеинурия, гипопротеинемия, гипоальбуминемия, гиперлипидемия. Гиповолемия и снижение осмоса приводят к образованию отеков
Важное значение в этом процессе имеет гиперпродукция альдостерона и ренина, а также повышенная реабсорбция натрия
От интенсивности и длительности воздействия этиопатогенетических факторов зависит выраженность клинических проявлений синдрома.
Диагностика
Клинические признаки, жалобы и данные внешнего осмотра позволяют заподозрить у пациентов нефритический синдром. Периферические отеки мягких тканей, болезненная пальпация почек, стойкая гипертензия — признаки гломерулонефрита.
Подтвердить или опровергнуть предполагаемый диагноз помогают результаты лабораторных и инструментальных методов исследования:
- В анализах мочи – белок, эритроциты, лейкоциты, цилиндры;
- В крови — лейкоцитоз, подъем СОЭ, тромбоцитопения, снижение активности комплимента;
- Биохимия крови — нарушение белкового, липидного и водно-электролитного обмена;
- Проба по Зимницкому — низкий удельный вес мочи;
- УЗИ почек – патологические изменения в структуре органа, его незначительное увеличение, неоднородность структуры.
Среди дополнительных методов исследования наиболее информативными при нефритическом синдроме являются: иммунограмма, бакпосев мочи, КТ или МРТ органов забрюшинного пространства, рентгенография, ангиография, биопсия почки.
Специалисты дифференцируют нефритический и нефротический синдромы. Обе патологии имеют непосредственное отношение к почкам, но при этом отличаются этиологией и механизмами развития. Они являются проявлениями различных заболеваний почек: гломерулонефрита или пиелонефрита.
- Нефритический синдром — воспаление нефронов, характеризующееся гематурией, протеинурией, отеками. В отличии от нефротического синдрома он сопровождается расположением воспалительного очага непосредственно в почечной ткани.
- Нефротический синдром — общий термин, обозначающий поражение почек. Это снижение функциональной активности почек, оказывающее негативное влияние на весь организм. При этом у больных возникает массивная протеинурия, липидурия, выраженные онкотические отеки. Артериальная гипертензия и гематурия отсутствуют. Быстрое и стремительное развитие синдрома заканчивается склерозированием клубочков, формированием почечной недостаточности и почечного криза.
Методы установления диагноза
Нефротический синдром у ребёнка — болезнь, которая требует вмешательства специалиста и качественного обследования. На помощь врачу в постановке диагноза придут лабораторные исследования крови и мочи, а также инструментальные методы:
общий осмотр — процедура, с которой начинается поиск любого заболевания. При нефротическом синдроме врач обнаружит отёки конечностей, лица, живота, а также выявит признаки скопления жидкости в грудной клетке и сердечной сумке. Кроме того, в обязательном порядке при подозрении на почечную болезнь измеряется кровяное давление. При нефротическом синдроме оно часто повышено;
Отёки на ногах — характерная черта гломерулонефрита
анализ крови по общей методике выявляет характерный признак нефротического синдрома — уровень СОЭ, который в несколько раз превышает нормальные значения;
биохимия крови — обязательный метод диагностики. Характерные изменения в виде низкого содержания белка и большого числа липидов позволяют заподозрить у ребёнка нефротический синдром. Кроме того, биохимия является показателем работоспособности почек
Высокий уровень шлаков мочевины и креатинина говорит о наличии почечной недостаточности;
При нефротическом синдроме существенно снижено количество белков альбуминов в плазме крови
общий анализ мочи при нефротическом синдроме обращает на себя внимание множественными отклонениями от нормы. Наличие белка, высокая плотность мочи, появление цилиндров различного вида говорят о характере патологического процесса
Белок, содержащийся в моче, сворачивается в почечных канальцах и образует причудливые слепки под названием цилиндры. При нефротическом синдроме встречаются гиалиновые, зернистые и восковые разновидности цилиндров;
Цилиндры — белковые слепки почечных канальцев
выявление белка в общем анализе мочи требует уточнения его потери при помощи сбора материала за сутки. Уровень суточного белка определяет степень тяжести болезни и прогноз;
при нефротическом синдроме используется анализ мочи при помощи накопительных проб. Материал собирается в течение трёх часов (проба Амбурже) или суток (проба Аддис-Каковского). Для анализа мочи по методу Нечипоренко достаточно средней порции утренней мочи. Во всех этих пробах выявляется большое число цилиндров;
проба Зимницкого — косвенный метод обнаружения почечной недостаточности. Моча собирается в течение суток в восемь ёмкостей. В пробе определяется только один показатель — плотность. По её колебаниям в течение суток врач делает вывод о способности почек очищать кровь. Монотонно низкие значения плотности косвенно свидетельствуют о наличии почечной недостаточности;
ультразвуковое исследование в обязательном порядке назначается при подозрении на почечное заболевание. При нефротическом синдроме могут обнаруживаться анатомические изменения в строении почек, а также расстройства кровотока в них. Однако чаще всего УЗИ не находит сколько-нибудь значимой патологии. Все изменения при нефротическом синдроме происходят на микроскопическом уровне. Ультразвуковая диагностика помогает обнаружить жидкость в животе и примерно определить её количество;
Ультразвук — основной метод диагностики почечных заболеваний
рентген — основной способ поиска жидкости в грудной полости и сердечной сумке. В первом случае появляется характерная косая тень на снимке, закрывающая нижние участки лёгких. Во втором от избытка жидкости тень сердца увеличивается, она широко прилегает к диафрагме;
Гидроторакс — скопление жидкости в грудной полости
компьютерная и магнитно-резонансная томография — способ более точной диагностики анатомических изменений в почках и скопления жидкости в полостях организма;
биопсия почек проводится при помощи специальной иглы под контролем ультразвука. Детям такая процедура осуществляется в условиях наркоза;
гистология — исследование под микроскопом тонкого среза участка почки, предварительно подготовленного и окрашенного. Изменения при нефротическом синдроме могут быть различными, что обусловливает индивидуальное течение болезни у детей.
При нефротическом синдроме в ткани почек часто обнаруживают скопления жиров (липоидный нефроз)
Дифференциальная диагностика нефротического синдрома проводится со следующими заболеваниями:
- инфекционным воспалением почки пиелонефритом;
- воспалением клубочков гломерулонефритом;
- поражением почек на фоне инфекций и приёма лекарств тубулоинтерстициальным нефритом;
- туберкулёзом почек;
- иммунными заболеваниями: системной красной волчанкой, склеродермией, васкулитом.
Наблюдение
После достижения ремиссии нефротического синдрома ребенок берется на диспансерный учет, которому подлежит до перевода во взрослую поликлинику. Наблюдение показано даже при отсутствии рецидивов. После выписки из стационара первые 3 месяца каждые 2 недели проводится общий анализ мочи, затем в течение первого года наблюдения – 1 раз в месяц, в последующие годы – 1 раз в 3 месяца (при условии отсутствия рецидивов). ОАМ выполняется также на фоне любых обострения хронических (бронхит, гастрит) или острых интеркуррентных заболеваний (ОРВИ и др.) – в начале заболевания и спустя 10–14 дней после выздоровления. Все приемы у нефролога и педиатра должны проходить с обязательным измерением артериального давления ребенку любого возраста.
Дважды в год осуществляется санация хронических очагов инфекции и профилактические осмотры у стоматолога, ЛОР-врача. Через год после перехода в стадию ремиссии возможно санаторно-курортное лечение в специализированных санаториях.
Школьникам, длительное время получавшим терапию стероидами, в течение года может быть рекомендовано обучение на дому для предотвращения контакта со сверстниками и снижения риска заражения инфекциями на фоне подавленного лекарствами иммунитета. Домашнее обучение может быть показано также детям со стероидзависимыми формами болезни (при которых рецидив возникает сразу после отмены гормона).
В течение первого года рекомендуется специальное питание:
- обогащенное легкоусвояемыми белками (животного происхождения – из мяса, птицы, рыбы, кисломолочных продуктов, морепродуктов);
- обогащенное витаминами (из фруктов, фруктово-ягодных соков и морсов, свежих овощей);
- со снижением в рационе жиров (сливочного масла, сметаны, яичного желтка);
- с включением в меню серых каш (овсяной, гречневой) – для профилактики запоров и дисбактериоза кишечника.
Затем переходят на обычное питание, соответствующее возрасту ребенка.
Первые 5 лет ремиссии проведение всех профилактических прививок детям, перенесшим нефротический синдром, категорически противопоказано. В дальнейшем вопрос о прививках решается индивидуально, обычно разрешаются только прививки по эпидемиологическим показаниям.
Что такое нефротический синдром у детей
Для того чтобы понять, что это за синдром, необходимо сначала разобраться в принципах работы почек. Этот парный орган, по форме напоминающий бобы, расположен чуть выше бедра. Почки отвечают за фильтрацию крови для последующего:
- удаления из организма всех отходов, в том числе лишней воды.
- восстановления баланса таких элементов, как калий, фосфор и натрий, возвращая их в кровоток.
Каждая почка имеет около миллиона нефронов — маленьких органов, у которых есть фильтр, называемый клубочком. Клубочки отвечают за очищение и фильтрацию плазмы крови. Когда они не справляются со своей функцией должным образом, в почки может попадать слишком много белка.
Одна из функций белков, в частности, альбуминов, заключается в том, чтобы удерживать жидкости в кровотоке. Таким образом, если белки попадают в мочу (смесь избытка воды и отходов), жидкости «выходят» из крови, из-за чего могут возникать отеки в ногах, руках и других частях тела.
Нефротический синдром у детей и его симптомы

Дети с нефротическим синдромом, помимо высокого содержания белка в моче, страдают от внезапного увеличения веса тела и отеков:
- Брюшной полости
- Лица, особенно в области глаз
- Конечностей: как правило, отекают лодыжки и пальцы ног после долгого сидения или стояния.
Несмотря на то что вышеперечисленные признаки являются основными и наиболее очевидными симптомами заболевания, они далеко не единственные. Бывает, что появляется:
- Диарея
- Редкое мочеиспускание
- Усталость
- Боль в животе
- Белая кожа вокруг ногтей
- Отсутствие аппетита
3 причины развития нефротического синдрома у детей

Преобладающим типом нефротического синдрома у детей является идиопатический. Он выявляется у 90% страдающих от этого заболевания детей в возрасте от 2 до 12 лет. Термин «идиопатический» означает неспособность окончательно определить причину, которая вызывает нефротический синдром.
Как правило, у таких детей нефропатия протекает с минимальными изменениями, то есть нарушение функции почек незначительное, и оно не наблюдается под микроскопом. Почечная ткань выглядит нормально, а определить причину возникновения проблемы обычно невозможно.
Второй по распространенности причиной развития нефротического синдрома у детей является диабет. Это заболевание может повредить почки, воздействуя на клубочки и препятствуя правильной работе по отбору отходов и полезных элементов для организма.
На третьем месте — генетические мутации. В этом случае нефротический синдром называется генетическим. А если он встречается у детей младше 12 месяцев, то говорят уже о врожденном нефротическом синдроме.
Возможное лечение

Если вы заподозрили у своего ребенка нефротический синдром, вам следует как можно скорее обратиться к врачу. Скорее всего, он выдаст направление на анализ мочи, чтобы проверить ее на наличие избытка белков.
Затем специалист постарается определить причину, вызвавшую развитие заболевания. Тогда он сможет подобрать наиболее подходящее лечение. Для этого может потребоваться также анализ крови или даже биопсия почки. Последняя процедура — это взятие небольшого образца ткани для анализа.
Как правило, детский нефролог назначает фармакологическое лечение на основе кортикостероидов, за исключением случаев врожденных, семейных и синдромальных проявлений. При наличии побочных эффектов или устойчивости к кортикостероидам могут быть показаны такие препараты, как циклофосфамид, микофенолата мофетил и, в крайнем случае, противоопухолевые препараты (ингибиторы кальциневрина).
Помимо этого, врач может назначить прием различных мочегонных средств для борьбы с отеками. По этой же причине детям, страдающим данным заболеванием, обычно рекомендуется диета с низким содержанием натрия.
Дети с генетическим, синдромальным или семейным нефротическим синдромом обычно не реагируют на лечение. Тем не менее есть исследования, которые допускают хороший ответ организма на иммунодепрессанты у пациентов с мутациями. Специалист сможет подобрать наиболее адекватное лечение в соответствии с индивидуальными характеристиками каждого ребенка.
Нефротический синдром у детей является наиболее распространенной первичной гломерулопатией. Если вы думаете, что ваш ребенок может страдать от этого, обратитесь к педиатру. Он оценит необходимость консультации с детским нефрологом. Мы же со своей стороны как всегда напоминаем вам, что никто не сможет дать вам лучшего совета, чем специалист.
Сок из моркови и огурца поможет очистить почки от токсинов
Как и другие внутренние органы, почки могут страдать от заболеваний, провоцируемых вредными привычками. В этом случае вам поможет морковно-огуречный сок. Читать дальше »
Анатомия почек
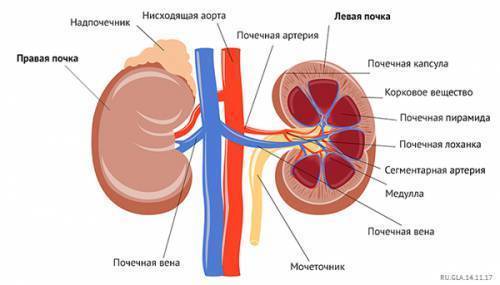
Анатомия почек
| Наружное строение | Внутреннее строение |
| Почка имеет форму боба, с гладкой поверхностью, темно-красного цвета. Снаружи почка покрыта фиброзной капсулой. Сверху почек лежат надпочечники, спереди – внутренние органы, а сзади они граничат с диафрагмой и мышцами спины. Почка соединена с артериями, венами и мочеточником, по которому моча поступает в мочевой пузырь. | Внутри почки имеется пазуха, которая состоит из малых почечных чашек, которые сливаясь, образуют большие почечные чашки, переходящие в почечные лоханки. Стенка почечной пазухи состоит из коркового, расположенного по краю и внутреннего мозгового вещества (имеет форму пирамид). |
Функции почек
- выделительная (выделяют избыток воды, азотосодержащие отходы);
- защитная (выводят из организма токсические соединения);
- участвует в гомеостазе (поддержание постоянного состава внутренней среды);
- кроветворная (выделяют эритропоэтин, который стимулирует образование эритроцитов в красном костном мозге);
- регуляция артериального давления (через определенные реакции контролируют уровень артериального давления).
Механизм фильтрации
Нефрон состоит из следующих отделов:
- почечное тельце (включает капсулу Боумена и клубок кровеносных капилляров);
- извитые канальцы (проксимальный и дистальный отдел);
- петля нефрона (петля Генле).
мочевиныБарьер клубочковой фильтрации составляют три структуры:
- эндотелий с многочисленными отверстиями;
- базальная мембрана клубочковых капилляров;
- клубочковый эпителий.
клетки капсулы почечного клубочкакреатинмочевая кислотаИтак, процесс образования мочи включает в себя следующие механизмы:
- фильтрация (включает фильтрацию крови и образование в почечном тельце первичной мочи);
- реабсорбция (из первичной мочи обратно всасываются вода и питательные вещества);
- секреция (выделение ионов, аммиака, а также некоторых лекарственных веществ).
реабсорбция и секрециявторичная
Симптомы нефротического синдрома
 У больного при нефротическом синдроме могут наблюдаться следующие клинические симптомы:
У больного при нефротическом синдроме могут наблюдаться следующие клинические симптомы:
- отеки;
- анемия;
- нарушение общего состояния;
- изменение диуреза.
| Симптом | Механизм развития | Характеристика симптома |
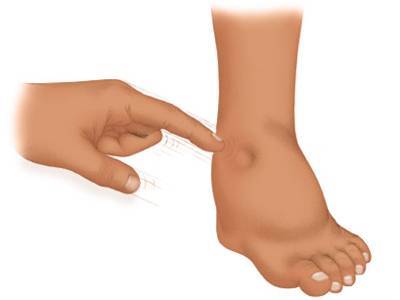
| Отеки | Существуют следующие механизмы развития почечных отеков:
| Являются преобладающей особенностью нефротического синдрома и характеризуются скоплением жидкости в тканях. Первоначально отек тканей развивается на лице периорбитально (вокруг глаз), на щеках, лбе и подбородке, формируя, так называемое, «лицо нефротика». Далее отечная жидкость может скапливаться в мягких тканях, чаще в поясничной области, а также распространяться на верхние и нижние конечности. При тяжелом течении жидкость начинает скапливаться в различных полостях и приводить к развитию:
Сочетание отеков асцита, гидроторакса и гидроперикарда ведет к развитию анасарки (отек всего тела). |
| Изменение кожи | Данные изменения обусловлены выделением продуктов азотистого обмена через кожу. | Кожа у больных с нефротическим синдромом бледная и сухая. Также наблюдается выраженное шелушение кожных покровов. |
| Анемия | Анемический синдром может развиться вследствие нарушения синтеза эритропоэтина, который стимулирует выработку эритроцитов в красном костном мозге. Также причиной анемии может стать негативное влияние токсических веществ на организм. При нефротическом синдроме у больных наблюдается гипохромная анемия, характеризующаяся снижением уровня цветного показателя, ниже 0,8. Цветной показатель крови — это степень концентрации гемоглобина в одном эритроците. | Анемический синдром клинически проявляется:
|
| Нарушение общего состояния | Развитие анемического синдрома, а также распространение отеков приводят к нарушению двигательной активности и общего состояния здоровья больного. | У больного могут наблюдаться одышка при ходьбе вследствие гидроперикарда и гидроторакса, а также слабость, головные боли и снижение активности. |
| Диспептические признаки | Гастралгический синдром обусловлен выделением продуктов азотистого обмена через слизистую оболочку желудочно-кишечного тракта. Также на появление диспептических симптомов может повлиять развитие асцита. | Характерны следующие диспептические признаки:
|
| Изменение диуреза | Уменьшение объема циркулирующей крови, а также нарушение кровоснабжения почек ведет к снижению объема выделяемой мочи, что в конечном итоге может привести к развитию почечной недостаточности. | У больных с нефротическим синдромом наблюдается олигурия (диурез менее 800 мл), где количество диуреза в сутки может варьировать от 300 до 500 мл. В моче при этом содержится большое количество белка. За счет содержания жиров, бактерий и белка, моча внешне выглядит мутной. В случае если причиной развития нефротического синдрома стали такие заболевания как гломерулонефрит или красная волчанка у больных также может наблюдаться микрогематурия или макрогематурия (наличие крови в моче). |