Что такое стрессовая кардиотокография
Это процедура, которая осуществляется с помощью двух тестов, моделирующих родовой процесс, а именно:
- окситоцинового стрессового теста – он предусматривает введение раствора окситоцина для стимуляции родовой деятельности и наблюдения за поведением плода в момент возникновения схваток;
- мамарного теста, или эндогенного стрессового теста. Он предусматривает стимуляцию сосков посредством их покручивания пальцами, благодаря которой также вызываются схватки. Стоит отметить, что этот тест является более безопасным и практически не имеет противопоказаний.
Но дополнительные исследования, могут включать и другие тесты, воздействующие непосредственно на плод.
Речь идет об:
- акустическом тесте – он предусматривает наличие звукового раздражителя, в ответ на который происходят изменения в сердечной деятельности плода;
- пальпации плода – когда имеет место ограниченное смещение его предлежащей части, головки или таза, над входом в малый таз.
Подготовка беременной
Мы определили, что такое КТГ. Вы поняли, что это обследование немного похоже на УЗИ, поэтому особенной подготовки к нему не потребуется. Следует знать, что процедура длится на протяжении примерно 60 минут. Поэтому можно взять с собой книгу или что-то другое, чтобы время прошло быстрее и комфортнее. Можно перекусить перед процедурой, так как нельзя быть голодной. Но и переедать не стоит.
Самое необходимое, что вы должны взять с собой, — хорошее настроение. Желательно перед КТГ настроиться на положительный лад
Важно занять удобное положение. Можно лечь, но не на спину, а на бок
Кроме того, можно проходить процедуру полулежа.
Как быть, если ребенок не хочет проявлять активность, поэтому процесс исследования затягивается? Не стоит беспокоиться на этот счет. Нужно просто что-то съесть. Это должна быть не тяжелая пища, а легкий перекус. В этот момент малыш наверняка начнет двигаться, значит, результаты не заставят себя ждать.
Если вас беспокоит вопрос, где сделать КТГ, не переживайте. Врач, ведущий беременность, обязательно подскажет. Зачастую это делается в женской консультации или в платных центрах.
Симптомы
Серьезный диагноз — ХФПН при беременности. Что это за патология и по каким симптомам можно заподозрить патологию? Нарушения в механизме «мать — плацента — плод», которые в самом тяжелом случае могут привести к задержке развития или внутриутробной гибели плода, могут возникать вследствие бактериальных или вирусных инфекций, перенесенных в первом триместре, эндокринных патологий или генетических нарушений. Поэтому особенно внимательным должно быть ведение пациенток, которые входят в группу риска по этим факторам.
Что это — ХФПН с компенсацией при беременности? Об этом опасном состоянии нужно знать всем будущим мамам, чтобы самостоятельно уметь определить тревожные симптомы и обратиться к врачу. Недуг практически никак себя не проявляет. У женщины удовлетворительное самочувствие, а нарушения можно определить только в ходе дополнительных исследований (УЗИ или допплерометрии).
Тревожные симптомы начинают появляться только при декомпенсированной форме плацентарной недостаточности. Сначала отмечаются признаки, характерные для различных заболеваний, на фоне которых обычно развивается ХФПН, а именно отеки при гестозе или головная боль при гипертензии. Параллельно с этим уменьшается частота и интенсивность движение плода.

В случае внутриутробной задержки развития врач может отметить несоответствие высоты дна матки сроку беременности
Это косвенный признак, но и на него следует обратить внимание. Опасным симптомом является появление кровянистых выделений из влагалища на любом сроке вынашивания
Это указывает на преждевременную отслойку плаценты, которая может привести к гипоксии плода. При появлении кровянистых выделений женщина должна немедленно обратиться за медицинской помощью.
II триместр беременности
Во II триместре беременности продолжается рост плаценты и плода. Следовательно, важным является контроль за нормальным развитием плода и течением беременности, а также предупреждение возможных осложнений.
В этот период беременная должна посещать врача не реже, чем 1 раз в месяц, а в ряде ситуаций и чаще. При каждом посещении врач осматривает пациентку, контролирует прибавку массы тела, измеряет длину окружности живота и высоту стояния дна матки над лоном, определяет артериальное давление, выслушивает сердцебиение плода. Назначает необходимые дополнительные исследования.
В 20-24 недели беременности проводят второе обязательное ультразвуковое исследование, которое необходимо для: определения соответствия размеров плода предполагаемому сроку беременности с целью исключения задержки развития плода; выявления пороков развития плода; оценки количества околоплодных вод; изучения состояния плаценты. Важным является также допплеровское исследование, которое проводят при ультразвуковом исследовании для оценки интенсивности маточно-плацентарного и плодово-плацентарного кровотока.
В этот период, также как и при следующем плановом исследовании в 32-34 недели, возможно выполнение трехмерного ультразвукового сканирования для более точной оценки состояния плода.
В промежутке от 16 до 20 недель для пренатального скрининга возможных аномалий развития плода целесообразно определить в крови уровень альфа-фетопротеина (АФП), свободного эстриола Е3, ингибина-А и хорионического гонадотропина человека (общий ХГЧ).
Наиболее характерными осложнениями 2 триместра беременности являются: угроза позднего самопроизвольного выкидыша, кровотечения из-за отслойки плаценты, анемия, ранние формы гестоза, внутриутробная инфекция. Указанные осложнения способствуют формированию фетоплацентарной недостаточности и задержки развития плода.
Из-за увеличивающейся в размерах матки, которая начинает смещать органы брюшной полости в сторону грудной клетки, уже после 15-16 недель может начать беспокоить одышка и изжога. Значительную нагрузку начинают испытывать почки.
У женщин с экстрагенитальными заболеваниями (заболевания почек, гипертоническая болезнь, нейроциркуляторная дистония) с 20 недель существует опасность развития гестоза
В этой связи следует обращать внимание на появление отеков, избыточную и неравномерную прибавку массы тела, повышение артериального давления, появление белка в моче
Если нет противопоказаний, после 17 недель можно начать выполнять специальный комплекс физических упражнений для беременных, которые позволяют управлять мышцами промежности и брюшного пресса
Важно также освоить дыхательные упражнения
Подготовка к новой беременности и профилактика осложнений
Женщине, имеющей в прошлом неудавшиеся или осложнённые беременности и роды, гинекологические операции или заболевания и прочие отрицательные эпизоды, не следует отчаиваться. В этом случае требуется тщательно подготовиться к новой беременности и соблюдать меры профилактики возможных осложнений.
Итак, на этапе подготовки к беременности будущей маме следует:
- обратиться за консультацией к гинекологу и при этом максимально точно описать ему все предшествующие ситуации, связанные с «женским» здоровьем — это позволит врачу составить полный анамнез пациентки;
- пройти тест на TORCH- инфекции (краснуха, герпес, цитомегаловирус, токсоплазмоз, ЗППП);
- сдать анализы на гормоны и при необходимости скорректировать гормональный фон;
- сделать ультразвуковое исследование внутренних половых органов;
- посетить генетика, психолога (по рекомендации лечащего врача).
Эти меры при планировании беременности — минимальны. В каждом индивидуальном случае врач может назначить дополнительное обследование, необходимое конкретной пациентке.
С наступлением беременности при сопутствующем диагнозе осложнённого акушерско-гинекологического анамнеза, женщина «в положении» обязана придерживаться профилактических мер, предупреждающих развитие осложнений. К ним относятся:
- регулярное плановое посещение лечащего врача;
- обследование у узких специалистов, к которым направляет гинеколог согласно индивидуальному плану ведения беременности;
- диагностика и лечение выявленных отклонений и заболеваний.
При этом будущим родителям не следует забывать о важности ведения правильного образа жизни как на протяжении всей беременности, так и на этапе её планирования. Беременной женщине, в том числе и с ОАГА, настоятельно рекомендуется полноценно и разнообразно питаться, дышать свежим воздухом, соблюдать режим бодрствования и отдыха. А также одной из ключевых составляющих благополучной беременности является позитивный настрой и психологическое равновесие
А также одной из ключевых составляющих благополучной беременности является позитивный настрой и психологическое равновесие.

Каждая женщина, ожидающая малыша, обязана посещать лечащего врача согласно плану ведения беременности
Несмотря на всевозможные сложности беременности и родов, будущая мама должна быть уверена в положительном исходе этого этапа своей жизни
С диагнозом ОАГА большинство женщин спокойно вынашивают и рожают здоровых детей — важно не пренебрегать мнением врачей и следовать рекомендациям специалистов
Кому назначают КТГ

Многих беременных беспокоит вопрос, все ли должны проходить такое обследование. Некоторые спрашивают, почему им его не назначают. Спешим вас успокоить, КТГ назначается в том случае, если для этого есть показания. Как мы определили ранее, с помощью обследования можно обнаружить патологии, например, гипоксию или многоводие. Если по результатам УЗИ, анализов крови и иных исследований гинеколог, который ведет вашу беременность, отмечает наличие отклонений или угрозы, он направит на КТГ.
Если беременность протекает нормально, а все анализы без отклонений, в проведении КТГ нет необходимости. Хотя некоторые врачи перестраховываются, поэтому с 32 недели беременности направляют будущую маму проводить обследование. Главное, не волноваться и не беспокоиться.
Как показывает практика, КТГ могут не делать на протяжении всей беременности, зато в период родов подключают аппарат и отслеживают процесс. В этом нет ничего плохого. Напротив, в некоторых случаях, например, требуется стимуляция, КТГ окажет врачам большую помощь.
Что такое КТГ плода, как и для чего она проводится
Кардиотокография – диагностическая процедура, в течение которой происходит беспрерывная регистрация сердцебиения, двигательной активности малыша и сокращений мышц матки.
Цель процедуры – выявление признаков гипоксии, анемии плода, отклонений в работе сердца (вплоть до врождённых аномалий). Также КТГ помогает диагностировать маловодие и фетоплацентарную недостаточность.
Первая плановая кардиотокография назначается на сроке в 32 недели, так как к этому времени у плода уже достаточно хорошо сформирован сердечно-сократительный рефлекс. Только с этого срока хорошо прослеживается взаимосвязь между активностью ребенка и его ритмом сердцебиения.
Процедура КТГ: как она проходит?
Кардиотокография проводится с помощью специальной аппаратуры, включающей в себя два датчика, подключенных к устройству для записи данных. Первый датчик регистрирует сердцебиение малыша, а второй – сокращения мышц матки.
Итак, сперва врач прикладывает к животу стетоскоп – трубочку с расширяющимся концом, с помощью которой слушают сердце ребенка во время каждого посещения акушера-гинеколога.
Так определяется место наилучшего прослушивания сердцебиения малыша. Далее на эту области кладут ультразвуковой датчик, и укрепляют его вокруг туловища с помощью ремня. Этот датчик будет фиксировать сердечную активность плода.
Второй датчик (тензометрический) также пристегивают ремнём к животу, но в области дна матки (выше пупка, примерно под рёбрами).
Для удаления между датчиком и кожей живота прослойки воздуха, которая мешает принимать данные, используют гель. Он абсолютно безопасен для малыша и матери.
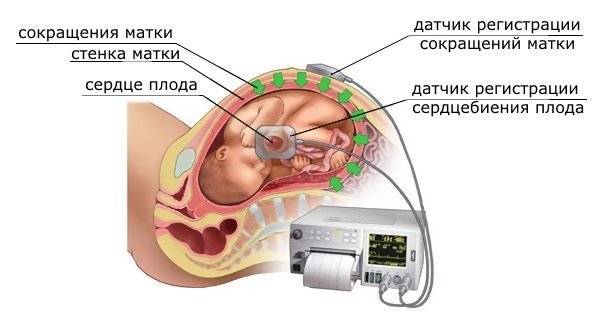
Расположение датчиков при КТГ
Также будущей маме дают в руки пульт, который оснащён кнопкой. Женщина должна нажимать на неё каждый раз, когда почувствует, что ребенок шевелится. Это позволит оценить изменение частоты сердечных сокращений плода в период его активности.
Кардиотокография чаще всего длится 40, 60 или 90 минут. Но некоторые ЖК процедуру проводят и за 20-30 минут, а в роддоме при начале родовой деятельности на КТГ уходит около 10-15 минут. Этого достаточно, чтобы сделать выводы о состоянии плода по полученной кардиограмме.
Подготовка к КТГ
Для проведения кардиотокографии не требуется подготовка. Но для того чтобы показатели были объективными, во время процедуры женщина должна принять максимально удобное положение.
Обычно будущей маме предлагают сесть, откинувшись назад на спинку стула либо лечь полубоком (т.е. необходимо лечь на спину и слегка повернуться на левый бок, под правый же подложить валик или подушку).
Так не будет сдавливаться нижняя полая вена, в результате чего выводы о состоянии плода будут максимально достоверными.
Кстати, именно поэтому беременным рекомендуется спать на левом боку, ведь так ребёнку ничего не мешает получать кислород в достаточном количестве.
Также за 8-12 часов до процедуры нельзя принимать Но-шпу (спазмолитики), седативные (успокоительные), обезболивающие и другие препараты, которые могут повлиять на результат кардиотокографии.
И ко всему прочему женщина должна быть здорова на момент проведения процедуры, так как ОРЗ/ОРВИ и другие инфекционно-воспалительные заболевания могут стать причиной постановки гипоксии плода. В таком случае КТГ необходимо будет пересдать после выздоровления.
Стоимость КТГ
В бюджетных российских учреждениях процедура бесплатная. В частных клиниках стоимость складывается из нескольких факторов: качества аппаратуры и обслуживания, уровня заведения. В частных клиниках России ценовой диапазон составляет около 800-1200 рублей за одну процедуру кардиотокографии.
Опасно ли КТГ для плода?
Кардиотокография не имеет противопоказаний. Эта процедура на 100% безопасна как для малыша, так и для матери. Она полностью безболезненна и даже приятна, поскольку женщина имеет возможность слушать удары сердечка своего крохи почти целый час.
Кардиотокографию при беременности назначают раз в неделю, но ее можно делать хоть каждый день. Этот информативный метод позволяет своевременно определить, угрожает ли что-то плоду. При отклонении показателей от нормы назначают дополнительные методы диагностики, а также профилактические и лечебные меры.
Как минимизировать риски
Так как ОАА непосредственно связан с состоянием здоровья беременной, то прежде всего необходимо подготовиться к новому ожиданию ребенка предварительно. Существует специальная прегравидарная подготовка для таких женщин, которую можно пройти и без ОАА, но в этом случае она будет более простой.
ОАА при беременности — что это и как минимизировать риски? При этом диагнозе женщина обязательно должна пройти ряд обследований, а также профилактических мероприятий:
Обследоваться на инфекции, а при их обнаружении вылечиться. Обследовать гормональный фон и его корректировать, если это необходимо. Лечение сопутствующих беременности заболеваний различных систем и множество других.
Благодаря таким методам существенно снижается риск возможного непроизвольного прерывания беременности и сохраняется здоровье будущей матери.
Кроме того, если женщина знает, что у нее есть ОАА, то важно как можно раньше встать на учет, так как упущенное время способно повлиять на сохранение жизни ребенка и правильное его развитие. Врач должен быть осведомлен обо всем том, что касается здоровья беременной. Бывает так, что женщина ранее прервала беременность медикаментозным способом или же был выкидыш по каким-то причинам
В этом случае при новой беременности данные факторы, возможно, по-прежнему остались. Более того, прерывание беременности наносит матке травму. Поэтому нельзя исключать наличие и влияние подобных факторов на новую беременность
Бывает так, что женщина ранее прервала беременность медикаментозным способом или же был выкидыш по каким-то причинам. В этом случае при новой беременности данные факторы, возможно, по-прежнему остались. Более того, прерывание беременности наносит матке травму. Поэтому нельзя исключать наличие и влияние подобных факторов на новую беременность
Врач должен быть осведомлен обо всем том, что касается здоровья беременной. Бывает так, что женщина ранее прервала беременность медикаментозным способом или же был выкидыш по каким-то причинам. В этом случае при новой беременности данные факторы, возможно, по-прежнему остались. Более того, прерывание беременности наносит матке травму. Поэтому нельзя исключать наличие и влияние подобных факторов на новую беременность.
Также наличие осложнений в предыдущих беременностях может быть связано с тем, что в строении органов были особенности, которые невозможно изменить.

Что покажет первое УЗ обследование
Первое УЗИ при беременности проводится на сроке 10–13 недель при условии своевременного установления на учёт и отсутствии показаний к более ранним срокам проведения. Лучше всего пройти первый скрининг примерно в середине этого срока.
Система ультразвукового скрининга в акушерской практике применяется для массового обследования беременных с целью раннего выявления групп риска. Конкретно для первого скрининга – чем раньше обнаруживаются нарушения развития плода или провизорных органов, тем сложнее можно ожидать порок. Однако на ранних этапах проще и вносить коррективы в ход ведения беременности.
На плановом первом УЗИ рассчитывают размеры будущего ребёнка (фетометрия). Фетометрия включает в себя копчиково-теменное расстояние, межтеменной размер, обхват головы, обхват живота и диаметр груди, длину конечностей, которую чаще оценивают по длине бедренной кости. Однако для уточнения можно измерить также плечевые, лучевые, локтевые, большеберцовые, малоберцовые кости и кости ступни.
Отдельный важный пункт – необходимость измерения величины носовой кости и ширины воротниковой зоны, отклонения которых от нормы служат маркёрами хромосомных болезней (маркёры выявляют повышенный риск появления патологии, но не могут говорить точно о нарушении развития).
Кроме фетометрии оцениваются такие показатели, как рост и вес будущего ребёнка, частота сердечных сокращений, толщина плаценты.
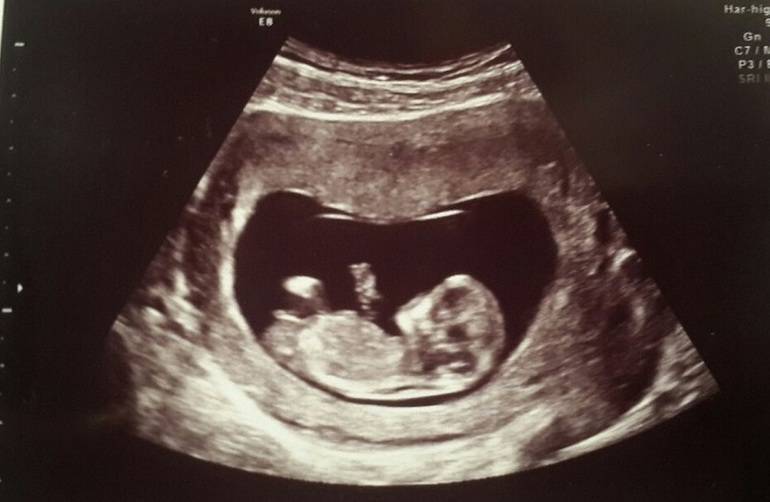
На данном этапе развития плода проведение данного исследования позволяет выявить наличие или отсутствие серьезных пороков
Показатели первого УЗИ и их расшифровка
Расшифровка УЗИ плода включает в себя несколько параметров. Вес плода на период первого скрининга в среднем: 5–12 см, вес 8–30 грамм.
| неделя | длина тела, см | вес тела, гр. |
| 10 | 5,2 | 8 |
| 11 | 6,8 | 11 |
| 12 | 8,2 | 19 |
| 13 | 10,0 | 31 |
Показатели фетометрии:
● 10 неделя: размер от темени до копчика: 33–49 мм, размер между теменными буграми 14 мм.
● 11 неделя: размер от темени до копчика: 42–58 мм, размер между теменными буграми 17 мм.
● 12 неделя: размер от темени до копчика: 51–60 мм, размер между теменными буграми более 20 мм.
● 13 неделя: размер от темени до копчика: 61–73 мм, размер между теменными буграми 23–30 мм. Лобно-затылочное расстояние 29–35 мм, окружность головы 92–99 мм, окружность живота 64–70 мм. Длина бедра 11 мм, большеберцовая кость 9 мм, малоберцовая кость 8 мм, длина плеча 10 мм, длина лучевой кости 6 мм, локтевая кость 8 мм, длина стопы 12 мм.
| неделя | частота сердечных сокращений в минуту |
| 10 | 160 – 180 |
| 11 | 155 – 175 |
| 12 | 150 – 175 |
| 13 | 145 – 170 |
Размеры носовой кости на 10–11 неделях на УЗИ оценить трудно, однако она уже начинает определяться как локальное уплотнение ткани. На 12 неделе 2,0–4,2 мм, на 13 неделе она такая же.
Воротниковая зона: на 10 неделе 1,5–2,1 мм, на 11 неделе 1,6–2,3 мм, на 12 неделе 1,6–2,4 мм, на 13 неделе 1,7–2,6 мм.
Толщина плаценты: на 10 неделе 13,44 мм, на 11 неделе 14,29 мм, на 12 неделе 15,14 мм, на 13 неделе 16,0 мм.
Что включают в себя эти термины
Отягощенный акушерский анамнез (ОАА) основан на наличии в истории пациентки:
- самопроизвольного выкидыша;
- искусственного прерывания беременности;
- преждевременных родов;
- аномалий плаценты;
- замирания плода, мертворождения;
- родов с осложнениями: кровотечение, раннее излитие околоплодных плод, гипоксия плода, слабость родовой деятельности или стремительные роды, разрывы и т. п;
- мероприятий по сохранению беременности;
- оперативного вмешательства во время вынашивания и родов;
- врожденных пороков у детей.
Отягощенный гинекологический анамнез (ОГА) основан на наличии:
- нарушений менструальной функции;
- инфекционных, воспалительных и опухолевых поражений влагалища, матки, шейки, труб и яичников;
- патологий в строении репродуктивных органов.
При констатации проблем в обеих группах, состояние беременной может характеризоваться смешанным индексом – ОАГА. Еще одна категория – Отягощенный соматический анамнез (ОСА). Это общая характеристика для обозначения хронических заболеваний и патологий органов сердечно-сосудистой, пищеварительной, эндокринной и нервной систем организма.
ОАГА: врачебная тактика
Принадлежность будущей мамы к определённой группе риска с учётом ОАГА определяется акушером-гинекологом после клинического и лабораторного исследований. В карту пациентки вносится индивидуальный план наблюдения с назначением современных методов обследования матери и плода. Здесь же содержится информация о рекомендуемых профилактических госпитализациях, а также указание, где будут проходить роды, — в обычном или специализированном родильном доме.
Группы риска
В России врачами акушерами-гинекологами используется систематизированный подход для определения степени перинатального риска. К первой — низкой — относят беременных повторно с максимум тремя спокойными родами в анамнезе. К этой группе принадлежат и первично беременные, у которых нет акушерских осложнений и не гинекологических патологий, в их истории болезни допускается один не осложнённый аборт. Вторая степень риска — роды у женщин с компенсированными патологическими состояниями сердечно-сосудистой системы, нетяжелым сахарным диабетом, болезнями почек, гепатитами, заболеваниями крови.
Также осложняют анамнез:
- беременность после 30 лет;
- предлежание плаценты;
- клинически узкий таз;
- крупный плод;
- его неправильное положение;
- перинатальная смертность, зафиксированная в предыдущих беременностях;
- гестоз;
- операции на матке.
К третьей степени риска можно отнести женщин с тяжёлыми патологиями сердца и сосудов, обострением системных недугов соединительной ткани, крови, отслойкой плаценты, шоком во время родов, осложнениями при наркозе.
То, что доктор прописал
Беременным женщинам высоких групп риска может быть назначена консультация генетика с возможным проведением биопсии хориона, амнио-, кордо-, плацентоцентеза с определением отклонений в развитии будущего ребёнка. Самое доступное из всех этих исследований — амниоцентез. При нем путём микропрокола амниотической оболочки получают порцию околоплодных вод, которая содержит клетки эмбриона. Именно их исследуют на наличие или отсутствие генетических повреждений.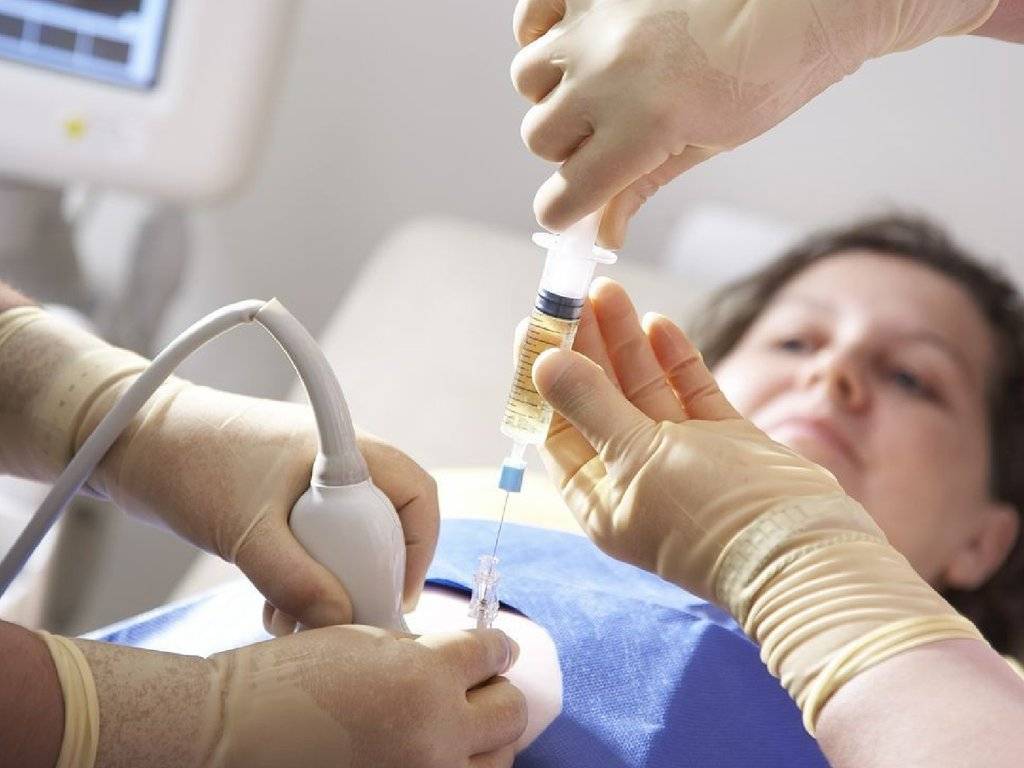 Исследование околоплодных вод поможет определить патологии плода
Исследование околоплодных вод поможет определить патологии плода
Все беременные с ОАГА по показаниям направляются на консультацию к узким специалистам для решения вопроса о пролонгировании беременности. В случаях, когда необходимо провести обследования в условиях стационара, пациентка помещается в гинекологическое отделение больницы или роддом.
РФМК что это такое
РФМК – это показатель уровня продуктов распада фибрина в крови, который отвечает за образование тромбов внутри сосудов беременной женщины. В норме он незначительно повышается во время вынашивания ребенка, но у пациенток, страдающих тромбофилией и нарушениями свертываемости крови, имеющими иную этиологию, показатели РФМК могут достигать критических отметок.
Такое состояние требует оперативного медицинского вмешательства.
Анализ на растворимый фибрин-мономерный комплекс проводится не всем беременным женщинам, а только тем, кто имеет определенные показания для такого обследования.
Тромбофилия – генетическое заболевание, для которого характерен высокий риск тромбообразования и привычное невынашивание беременности. Анализ назначается генетиком, затем гинеколог продумывает терапию таким образом, чтобы повысить шансы будущей матери доносить ребенка до 35 – 36 недель.
При наличии этого наследственного заболевания определение уровня РФМК является обязательной процедурой, которая проводится несколько раз в течение беременности.
ДВС-синдром (диссеминированное свертывание крови в сосудах) – предполагает нарушение гемостаза, для которого характерно образование огромного количества микросгустков в крови. Заболевание имеет несколько стадий развития, но если у беременной оно обнаружено, то на протяжении всех 9 месяцев врач будет контролировать показатели РФМК.
Выявленные тромбозы – состояние является весьма опасным, поэтому акушер-гинеколог будет вынужден назначать анализ на РФМК часто, чтобы сохранить жизнь не только малышу, но и его маме.
Как делают КТГ при беременности
Сама процедура абсолютно безболезненна, но по времени занимает около 20 – 50 минут, в зависимости от качества полученных результатов. Все это время женщине необходимо находится в состоянии покоя и по возможности меньше двигаться, дабы не спровоцировать падение датчиков. И, пожалуй, это единственный ее недостаток.
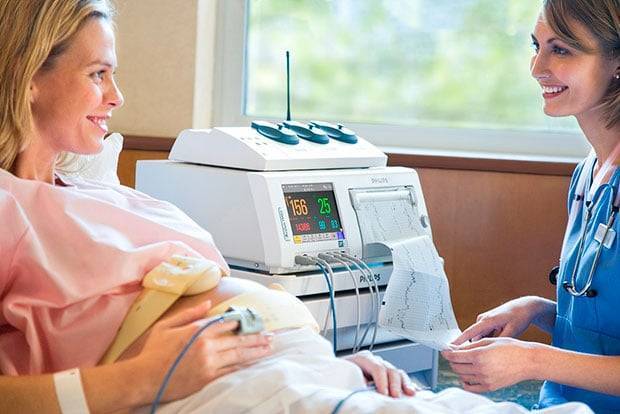
Проводят кардиотокограцию с помощью специального аппарата. Он представляет собой совокупность тензодатчика, ультразвукового датчика и электронной системы кардиомонитора. Разумеется, первые два крепятся на животе беременной, в то время как последний позволяет фиксировать непосредственно частоту сердечных сокращений, а также сокращения матки, анализировать их и выдавать готовый результат в виде длинной ленты с графиками.
Как подготовиться к КТГ? Просто поесть немного перед его проведением и желательно чего-нибудь сладенького. Это заставит плод активнее двигаться. Правда, не стоит впадать в крайности и переедать. Значительные колебания уровня сахара в крови могут самым негативным образом повлиять на результат, впрочем, как и перенапряжения, и стрессы. Посему нервничать непосредственно в момент проведения процедуры нежелательно.
Крайне важно занять удобное положение тела – полусидя или лежа на левом боку и дождаться пока специалист прикрепит ультразвуковой датчик на переднюю брюшную стенку, а тензометрический – в область правого угла матки. Последний необходим для оценки поведения плода при маточных сокращениях
С этого момента начнется запись. Если ее результаты окажутся удовлетворительными, будущую маму отпустят домой. Если же что-то насторожит специалиста, скорее всего он настоит на проведении стрессовой кардиотокографии.
Что показывает обследование
Главными фетометрическими показателями являются:
- ОЖ — обхват или окружность живота. Если масса тела ребенка более 4 кг, этот показатель не измеряется. По окружности живота можно определить, насколько сформированы внутренние органы.
- КТР — копчико-теменной размер. Это длина тела плода за исключением величины головы. Этот показатель позволяет установить точный срок беременности.
- БПР — бипариетальный размер, или обхват головы. Он измеряется от одного виска до другого. С его помощью можно наблюдать, как формируется головной мозг.
- Длина бедра (ДБ) плода — это то, что позволяет определить состояние скелета и проблемы с суставами.
- ДГК — диаметр грудной клетки. Имеет значение только до 23 недели беременности.
- ДБК — длина берцовой кости.
- СДЖ — сагиттальный диаметр живота, то есть в передне-заднем направлении.
- МРМ — межполушарный размер мозжечка. Определяется он при помощи горизонтального сканирования головы на уровне 4 желудочка мозга.
- ПВП, или предполагаемый вес тела плода. Для избежания ошибок при фетометрии плода расчет указанной величины производится по различным формулам. Для определения ПВП необходимы некоторые величины — высота стояния дна матки, окружность живота.
Что такое ИАЖ на УЗИ при беременности
Индекс амниотической жидкости (ИАЖ) позволяет определить количество околоплодных вод. Рассчитать его можно объективным и субъективным способом.
- При использовании объективного способа матку сканируют в поперечном и продольном сечении и отмечают объем амниотической жидкости. Большой объем вод на фетометрии между передней стенкой живота и плодом указывает на многоводие.
- При применении субъективного способа матку условно делят на 4 квадранта и измеряют максимальный верхний карман в каждом из них. Из сложения всех значений получают индекс амниотической жидкости.
Нормы фетометрии плода по неделям:
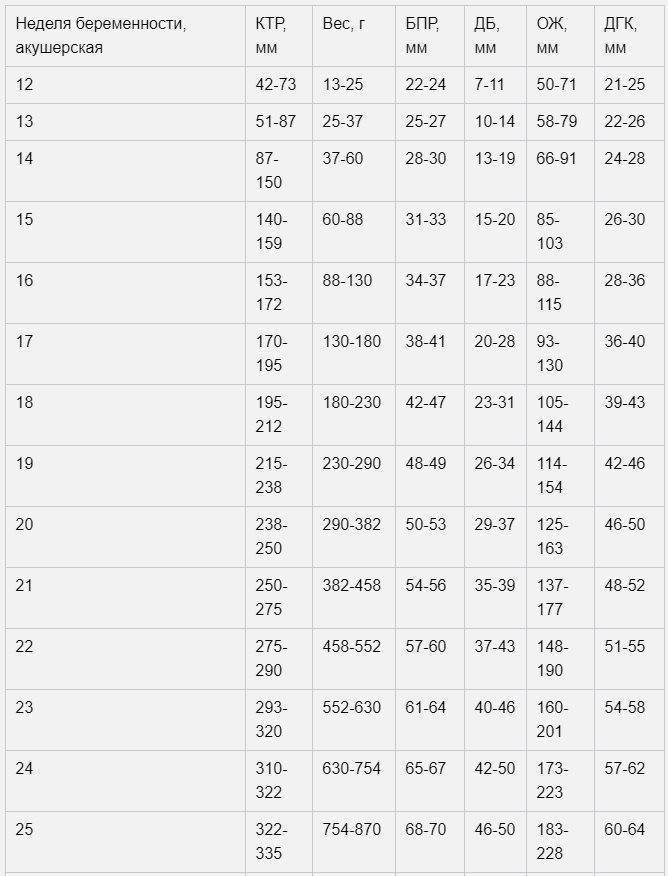
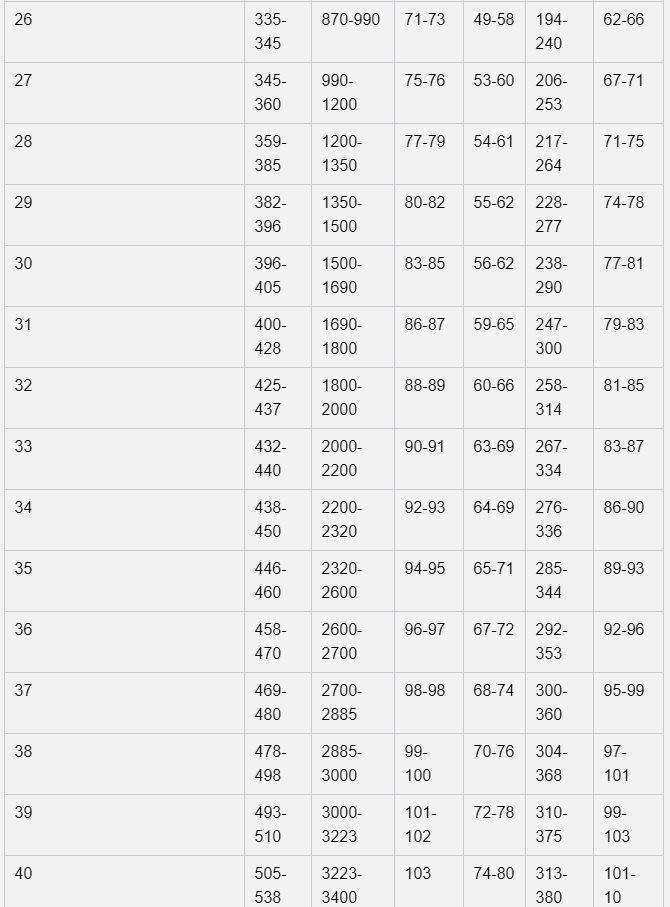
При расчете срока беременности по неделям с помощью калькулятора нужно помнить, что полученные результаты только приблизительные и основаны на стандартизированных таблицах фетометрии плода.